Trombotik trombositopenik purpura - Thrombotic thrombocytopenic purpura
| Trombotik trombositopenik purpura | |
|---|---|
| Diğer isimler | Moschcowitz sendromu, idiyopatik trombotik trombositopenik purpura |
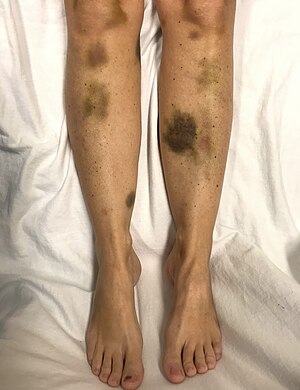 | |
| Trombositleri kritik derecede düşük olan bir kadında spontan morarma | |
| uzmanlık | Hematoloji |
| Belirtiler | Büyük morluklar , ateş , halsizlik, nefes darlığı , kafa karışıklığı, baş ağrısı |
| Her zamanki başlangıç | yetişkinlik |
| nedenler | Bilinmeyen, bakteriyel enfeksiyonlar , bazı ilaçlar, otoimmün hastalıklar , gebelik |
| teşhis yöntemi | Semptomlara ve kan testlerine göre |
| Ayırıcı tanı | Hemolitik üremik sendrom (HUS), atipik hemolitik üremik sendrom (aHUS) |
| Tedavi | Plazma değişimi , immünosupresanlar |
| prognoz | < %20 ölüm riski |
| Sıklık | 100.000 kişide 1 |
Trombotik trombositopenik purpura ( TTP ), vücuttaki küçük kan damarlarında kan pıhtılarının oluşmasıyla sonuçlanan bir kan hastalığıdır . Bu, düşük trombosit sayısı , bozulmaları nedeniyle düşük kırmızı kan hücreleri ve sıklıkla böbrek , kalp ve beyin fonksiyon bozukluğu ile sonuçlanır . Semptomlar büyük morluklar , ateş , halsizlik, nefes darlığı , kafa karışıklığı ve baş ağrısını içerebilir . Tekrarlanan bölümler oluşabilir.
Vakaların yaklaşık yarısında bir tetikleyici tanımlanırken, geri kalanında neden bilinmiyor. Bilinen tetikleyiciler arasında bakteriyel enfeksiyonlar , bazı ilaçlar, lupus ve hamilelik gibi otoimmün hastalıklar yer alır . Altta yatan mekanizma tipik olarak ADAMTS13 enzimini inhibe eden antikorları içerir . Bu , von Willebrand faktörünün (vWF) büyük multimerlerinin daha küçük birimlere daha az parçalanmasıyla sonuçlanır . Daha az yaygın olarak TTP, bir kişinin ebeveynlerinden kalıtılır, Upshaw-Schulman sendromu olarak bilinir , öyle ki ADAMTS13 işlev bozukluğu doğumdan itibaren mevcuttur. Tanı tipik olarak semptomlara ve kan testlerine dayanır. ADAMTS13'ün aktivitesinin veya antikorların ölçülmesiyle desteklenebilir.
İle plazma değişimi ölüm riski daha az% 20% 90'dan fazla düşmüştür. Bağışıklığı bastırıcı gibi glukokortikoidler ve rituksimab da kullanılabilir. Trombosit transfüzyonları genellikle tavsiye edilmez.
100.000 kişide yaklaşık 1 kişi etkilenir. Başlangıç tipik olarak yetişkinlik dönemindedir ve kadınlar daha sık etkilenir. Vakaların yaklaşık %10'u çocuklukta başlar. Durum ilk olarak 1924'te Eli Moschcowitz tarafından tanımlanmıştır . Altta yatan mekanizma 1980'lerde ve 1990'larda belirlenmiştir.
Belirti ve bulgular
TTP'nin belirti ve semptomları ilk başta belirsiz ve spesifik olmayabilir. Birçok insan, TTP geliştirmeden önce grip benzeri veya ishalli bir hastalık yaşar . Nörolojik semptomlar çok yaygındır ve şiddeti büyük ölçüde değişir. Sık bildirilen semptomlar arasında çok yorgun hissetme , kafa karışıklığı ve baş ağrıları yer alır . İnmeye benzer nöbetler ve semptomlar da görülebilir. Diğer semptomlar, sarılık veya ciltte solgunluk, hızlı kalp atış hızı veya nefes darlığı veya ciltte peteşi olarak bilinen nokta büyüklüğünde mor veya kırmızımsı noktaları içerir ancak bunlarla sınırlı değildir.
TTP ilerledikçe, küçük kan damarlarında (mikrovaskülatür) kan pıhtıları oluşur ve trombositler (pıhtılaşma hücreleri) tüketilir. Sonuç olarak, morarma ve nadiren kanama meydana gelebilir. Morarma genellikle purpura şeklini alırken, kanamanın en yaygın olduğu yer, meydana gelirse, burun veya diş etleridir. Daha büyük morluklar ( ekimozlar ) da gelişebilir. İnsanların %10'undan daha azında görülen TTP'nin klasik sunumu beş tıbbi belirti içerir. Bunlar:
- Ateş
- Zihinsel durumdaki değişiklikler
- trombositopeni
- Azaltılmış böbrek fonksiyonu
- Hemolitik anemi ( mikroanjiyopatik hemolitik anemi ).
Muayenede yüksek tansiyon ( hipertansiyon ) bulunabilir.
nedenler
TTP, diğer mikroanjiyopatik hemolitik anemilerde (MAHA'lar) olduğu gibi , trombositlerin spontan agregasyonundan ve küçük kan damarlarında pıhtılaşmanın aktivasyonundan kaynaklanır . Trombositler agregasyon sürecinde tüketilir ve vWF'ye bağlanır. Bu trombosit-vWF kompleksleri, kan damarlarında dolaşan ve kırmızı kan hücrelerinin kesilmesine neden olan, yırtılmalarına ve şistositlerin oluşumuna neden olan küçük kan pıhtıları oluşturur . TTP'nin en iyi anlaşılan iki nedeni, otoimmünite ve kalıtsal ADAMTS13 eksikliğinden (Upshaw-Schülman sendromu olarak bilinir) kaynaklanmaktadır. Kalan vakaların çoğu, başka bir faktöre ikincildir.
otoimmün
Nedeni bilinmeyen TTP uzun süredir idiyopatik TTP olarak biliniyordu, ancak 1998'de vakaların çoğunun, ADAMTS13 enziminin antikorlar tarafından inhibisyonundan kaynaklandığı gösterildi . İndirgenmiş ADAMTS13'ün TTP patogenezi ile ilişkisi, araştırmalarını New England Journal of Medicine'in aynı sayısında yayınlayan iki bağımsız araştırmacı grubunun ardından Furlan-Tsai hipotezi olarak bilinir . Bu vakalar artık bir otoimmün hastalık olarak sınıflandırılmaktadır ve otoimmün TTP olarak bilinmektedir ( immün/idiyopatik trombositopenik purpura ile karıştırılmamalıdır ).
ADAMTS13 , kan pıhtılaşma sürecinde trombositleri, kan pıhtılarını ve kan damarı duvarını birbirine bağlayan bir protein olan von Willebrand faktörünün (vWF) parçalanmasından sorumlu bir metalloproteinazdır . Çok büyük vWF multimerleri pıhtılaşmaya daha yatkındır. Bu nedenle, ADAMTS13 tarafından vWF'nin uygun şekilde bölünmesi olmadan, pıhtılaşma, özellikle yüksek kesme gerilimi nedeniyle vWF'nin en aktif olduğu kan damarı sisteminin bir parçası olan mikrovaskülatürde daha yüksek bir oranda gerçekleşir . İdiyopatik TTP'de, ciddi şekilde azalmış (normalin <%5'i) ADAMTS13 aktivitesi çoğu (%80) insanda saptanabilir ve inhibitörler sıklıkla bu alt grupta (%44-56) bulunur.
Genetik
Bu durum doğuştan da olabilir. Bu tür durumlara ADAMTS13 genindeki mutasyonlar neden olabilir. TTP'nin bu kalıtsal formuna Upshaw-Schulman sendromu denir . Bu kalıtsal ADAMTS13 eksikliğine sahip kişiler şaşırtıcı derecede hafif bir fenotipe sahiptir, ancak artmış von Willebrand faktör seviyeleri, örneğin enfeksiyon ile klinik durumlarda TTP geliştirir. Bildirildiğine göre, tüm TTP vakalarının %1'inden azı Upshaw-Schulman sendromundan kaynaklanmaktadır. Bu sendromu olan kişiler genellikle normal ADAMTS-13 aktivitesinin %5-10'una sahiptir.
İkincil
İkincil TTP teşhisi, kişinin öyküsünde TTP ile ilişkili bilinen özelliklerden birinden bahsedildiğinde teşhis edilir. Tüm TTP vakalarının yaklaşık %40'ını oluşturur. Predispozan faktörler şunlardır:
- Yengeç Burcu
- Kemik iliği nakli
- Gebelik
-
İlaç kullanımı:
- Antiviral ilaçlar ( asiklovir )
- Gemsitabin ve mitomisin C gibi bazı kemoterapi ilaçları
- Kinin
- oksimorfon
- ketiapin
- bevacizumab
- sunitinib
- Trombosit agregasyon inhibitörleri ( tiklopidin , klopidogrel ve prasugrel )
- İmmünosupresanlar ( siklosporin , mitomisin , takrolimus /FK506, interferon-α )
- Hormon değiştirici ilaçlar (östrojenler, kontraseptifler, hormon replasman tedavisi)
- HIV-1 enfeksiyonu
ADAMTS13 aktivitesi genellikle idiyopatik TTP'deki kadar baskılanmadığından ve inhibitörler tespit edilemediğinden ikincil TTP'nin mekanizması tam olarak anlaşılamamıştır. Olası etiyoloji, en azından bazı durumlarda endotelyal hasarı içerebilir, ancak damar tıkanıklığı ile sonuçlanan trombüs oluşumu ikincil TTP'nin patogenezinde önemli olmayabilir. Bu faktörler aynı zamanda bir ikincil aHÜS formu olarak da düşünülebilir; bu nedenle, bu özelliklerle başvuran kişiler, antikompleman tedavisi için potansiyel adaylardır.
patofizyoloji
Altta yatan mekanizma tipik olarak, büyük von Willebrand faktör (vWF) multimerlerini daha küçük birimlere bölmekten sorumlu bir metaloproteaz olan ADAMTS13 enziminin otoantikor aracılı inhibisyonunu içerir . vWF'nin dolaşımdaki multimerlerindeki artış , özellikle arteriyollerin ve kılcal damarların birleştiği yerlerde, endotel hasarı alanlarına trombosit yapışmasını arttırır , bu da trombi adı verilen küçük trombosit pıhtılarının oluşumuna neden olur. Trombositlerin oluşumunda trombositler tükendiğinden, bu durum dolaşımdaki toplam trombosit sayısında bir azalmaya yol açar ve bu da yaşamı tehdit eden kanamalara neden olabilir. Mikroskobik pıhtılardan geçen kırmızı kan hücreleri , zarlarına zarar veren, kan damarlarındaki kırmızı kan hücrelerinin yırtılmasına yol açan, kansızlığa ve şistosit oluşumuna yol açan kesme stresine maruz kalır . Küçük kan damarlarında bu kan pıhtılarının varlığı, organlara kan akışını azaltır ve bu da hücresel hasara ve organ hasarına neden olur .
Teşhis
Ayırıcı tanı
TTP, vücuttaki küçük kan damarlarında kan pıhtılarının oluşumu olan ve mikroanjiyopatik hemolitik anemi ve trombositopeniye yol açabilen trombotik mikroanjiyopati (TMA) ile karakterizedir . Bu özellik, birbiriyle ilişkili iki sendrom, hemolitik-üremik sendrom (HUS) ve atipik hemolitik üremik sendrom (aHUS) tarafından paylaşılır . Sonuç olarak, TMA'ya neden olan bu hastalıkların ayırıcı tanısı esastır. TMA'ya ek olarak, bu hastalıkların her birinde aşağıdaki semptomlardan bir veya daha fazlası mevcut olabilir: nörolojik semptomlar (örn. konfüzyon, serebral konvülsiyon nöbetleri); böbrek yetmezliği (örn. kreatinin yükselmesi , tahmini glomerüler filtrasyon hızında azalma [eGFR], anormal idrar tahlili); ve gastrointestinal (GI) semptomlar (örn. ishal bulantı/kusma, karın ağrısı, gastroenterit. HUS ve aHUS'tan farklı olarak, TTP'nin ADAMTS13 proteininde edinilmiş bir kusurdan kaynaklandığı bilinmektedir, bu nedenle bir laboratuvar testi normal ADAMTS13 seviyelerinin ≤%5'ini gösterir. shiga-toksin/enterohemorajik E. coli (EHEC) için pozitif bir test ile birleştiğinde %5'in üzerindeki ADAMTS13 seviyeleri , daha büyük olasılıkla HÜS'ün göstergesidir, oysa shiga-toksin/EHEC'in yokluğu aHUS tanısını doğrulayabilir .
Tedavi
Tedavi edilmeyen TTP'nin yüksek mortalitesi nedeniyle , sadece mikroanjiyopatik hemolitik anemi ve trombositopeni görüldüğünde bile TTP'nin olası tanısı konur ve tedaviye başlanır. Koagülopatiyi körüklediği için trombotik TTP'de transfüzyon kontrendikedir. 1990'ların başından beri, plazmaferez TTP için tercih edilen tedavi haline geldi. Bu, kişinin kan plazmasının aferez yoluyla çıkarılmasını ve donör plazması ( taze donmuş plazma veya kriyosüpernatant ) ile değiştirilmesini içeren bir değişim transfüzyonudur ; inhibitörü ortadan kaldırmak ve semptomları azaltmak için prosedür günlük olarak tekrarlanmalıdır. Aferez mümkün değilse, taze donmuş plazma infüze edilebilir, ancak sıvı yüklenmesi tehlikesi nedeniyle güvenli bir şekilde verilebilecek hacim sınırlıdır. Plazma infüzyonu tek başına plazma değişimi kadar faydalı değildir. Kortikosteroidler ( prednizon veya prednizolon ) genellikle verilir. Rituksimab , bir monoklonal antikor, hedef CD20 molekülün B lenfositleri , Tanı kullanılabilmektedir; bunun B hücrelerini öldürdüğü ve dolayısıyla inhibitör üretimini azalttığı düşünülmektedir. TTP'nin kortikosteroidlere ve plazmafereze yanıt vermediği durumlarda rituksimab için daha güçlü bir öneri mevcuttur.
Caplacizumab , plasebo alan kişilere kıyasla daha hızlı bir hastalık çözünürlüğüne neden olduğu gösterildiğinden, TTP tedavisinde alternatif bir seçenektir. Bununla birlikte, kaplacizumab kullanımı, çalışılan deneklerde artan kanama eğilimleri ile ilişkilendirilmiştir.
Dirençli veya tekrarlayan TTP'si olan kişiler , örneğin vinkristin , siklofosfamid , siklosporin A veya splenektomi gibi ek immünosupresif tedavi alabilir .
Upshaw-Schülman sendromlu çocuklara her iki ila üç haftada bir profilaktik plazma verilir; bu, yeterli düzeyde işleyen ADAMTS13'ü korur. Bazıları plazma infüzyonları arasındaki daha uzun aralıkları tolere eder. Ameliyat gibi olayları tetiklemek için ek plazma infüzyonları gerekli olabilir; alternatif olarak, trombosit sayısı düşerse plazma uygulanarak bu olaylar etrafında yakından izlenebilir.
Laktat dehidrojenaz , trombositler ve şistositlerin kan düzeylerinin ölçümleri, hastalığın ilerlemesini veya remisyonunu izlemek için kullanılır. ADAMTS13 aktivite ve inhibitör seviyeleri takip sırasında ölçülebilir, ancak semptomu olmayanlarda rituksimab kullanımı önerilmez.
prognoz
Tedavi edilmeyen vakalar için ölüm oranı yaklaşık %95'tir, ancak prognoz, idiyopatik TTP'si olan ve erken plazmaferez ile tedavi edilen kişiler için makul derecede uygundur (%80-90 sağkalım) .
epidemiyoloji
TTP insidansı yılda milyon kişi başına yaklaşık 4-5 vakadır. İdiyopatik TTP, kadınlarda ve Afrika kökenli insanlarda daha sık görülür ve sistemik lupus eritematozus gibi otoimmün bozukluklara ikincil TTP , Afrika kökenli insanlarda daha sık görülür, ancak diğer ikincil formlar bu dağılımı göstermez. Hamile kadınlar ve doğum sonrası dönemdeki kadınlar , bazı çalışmalarda vakaların önemli bir bölümünü (%12-31) oluşturmuştur; TTP, yaklaşık 25.000 gebelikten birini etkiler.
Tarih
TTP başlangıçta tarafından tarif edilmiştir Eli Moschcowitz at Beth Israel Hastanesi içinde New York'ta bir toksik nedene (aynı anda bilinen yanlış) hastalığı atfedilen 1925 Moschcowitz içinde. Moschcowitz, 16 yaşında bir kız olan hastasında anemi, küçük ve büyük morluklar, mikroskobik hematüri ve otopsi sırasında yayılmış mikrovasküler trombüs olduğunu kaydetti. 1966'da, 16 yeni vakanın ve önceden bildirilen 255 vakanın gözden geçirilmesi, klasik semptom ve bulgular beşlisinin (yani trombositopeni, mikroanjiyopatik hemolitik anemi, nörolojik semptomlar, böbrek yetmezliği, ateş) formülasyonuna yol açtı; bu seride mortalite oranları çok yüksek (%90) bulunmuştur.
Daha önce kan nakline bir yanıt not edilmiş olsa da, 1978 tarihli bir rapor ve sonraki çalışmalar, kan plazmasının hastalık sürecini iyileştirmede oldukça etkili olduğunu gösterdi. 1991'de plazma değişiminin, plazma infüzyonuna kıyasla daha iyi yanıt oranları sağladığı bildirildi. 1982'de hastalık anormal derecede büyük von Willebrand faktör multimerleri ile bağlantılıydı. TTP'li kişilerde eksik bir proteazın tanımlanması 1998'de yapıldı. ADAMTS13'ün insan genomu içindeki yeri 2001'de belirlendi.
Referanslar
Dış bağlantılar
| sınıflandırma | |
|---|---|
| Dış kaynaklar |

