Feokromositoma - Pheochromocytoma
| Feokromositoma | |
|---|---|
| Diğer isimler | Feokromositoma, adrenal medüller tümör, Chromaffin Hücreli Tümörler, Paraganglioma |
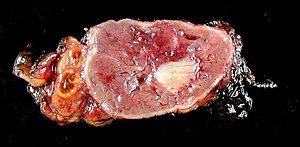 | |
| Adrenal medullayı içeren bir feokromositoma (sağda) ile normal kalıntı adrenal bez (solda) | |
| Telaffuz | |
| uzmanlık | Endokrinoloji , onkoloji |
| Belirtiler | Hipertansiyon , taşikardi , terleme , baş ağrısı , solgunluk |
| komplikasyonlar | Hipertansif kriz |
| teşhis yöntemi | Yüksek plazma içermeyen metanefrinler , plazma katekolaminleri veya idrar katekolaminleri |
| Tedavi | Cerrahi, kemoterapi, radyasyon ve farmakolojik ajanlar |
| Sıklık | 100.000 kişi-yılı başına 0.8 |
Feokromositoma ( PHEO veya PCC ) , aynı zamanda feokromositler olarak da bilinen kromaffin hücrelerden oluşan adrenal medullanın nadir görülen bir tümörüdür . Adrenal bez dışında feokromositoma ile aynı hücrelerden oluşan bir tümör geliştiğinde buna paraganglioma denir . Bu nöroendokrin tümörler, hipertansiyon (yüksek tansiyon), taşikardi (hızlı kalp atışı) ve terleme (terleme) dahil olmak üzere en yaygın semptomlara neden olan büyük miktarlarda katekolamin , metanefrin veya metoksitiramin üretme ve salma yeteneğine sahiptir . Ancak bu tümörlerin hepsi katekolamin salgılamaz. Olmayanlar biyokimyasal olarak sessiz olarak adlandırılır ve ağırlıklı olarak baş ve boyunda bulunurlar . Biyokimyasal olarak sessiz hastalığı olan hastalar yukarıda açıklanan tipik hastalık belirtilerinden muzdarip olmayacakken, tümörler büyür ve baş ve boyun çevresindeki yapıları sıkıştırır ve pulsatil kulak çınlaması ( kulak çınlaması ), işitme kaybı, işitsel dolgunluk, dispne (nefes almada zorluk) ve ses kısıklığı. Baş ve boyun tümörleri parasempatik iken, sempatik benzerleri ağırlıklı olarak karın ve pelviste, özellikle Zuckerkandl organında yoğunlaşmıştır .
Belirti ve bulgular
İşaretler ve semptomlar , bir feokromositoma ilgili olanlardır sempatik sinir sistemi hiperaktivite . Klasik üçlü içeren baş ağrısı (muhtemelen yüksek kan basıncı ya da bununla ilgili yüksek tansiyon ), taşikardi / yüksek kalp atış hızı ve terleme (aynı zamanda özellikle geceleri aşırı terleme, aşırı terleme ). Bununla birlikte, hastaların sürekli semptomlar yaşaması olası değildir. Katekolamin sentezi ve salınımının paroksismal doğası nedeniyle , hastalar tümörlerinin belirti ve semptomlarıyla aniden boğuldukları "saldırılar" veya "büyüler" yaşayabilirler. Saldırılar kendiliğinden (uyarısız) meydana gelebilir veya çeşitli farmasötik maddeler, gıdalar, intraoperatif tümör manipülasyonu, entübasyon veya anestezi indüksiyonu sırasında tetiklenebilir.

| Yaşam tarzı | İlaçlar | Diyet |
|---|---|---|
| Fiziksel çaba | Histamin | Peynir |
| Anksiyete/Stres | metoklopramid | Fermente şarap/bira |
| Travma/Ağrı | glukagon | Domates |
| işeme | ACTH | Kahve çekirdekleri |
Yukarıdaki semptomlar klasik olmakla birlikte, diğer yaygın klinik belirtiler rapor edilmiştir ve bunlar (belirli bir sırayla değil)
- solgunluk
- ısı intoleransı
- Kilo kaybı
- Göğüs ve/veya Karın Rahatsızlığı
- Bulantı / Kusma
- Kabızlık
-
Ortostatik hipotansiyon
- Tıbbi olarak, yatarak veya oturma pozisyonundan ayakta durma pozisyonuna geçildikten sonra sistolik kan basıncında (üst rakam) 20 mm Hg veya diyastolik kan basıncında (alt rakam) 10 mm Hg düşüş olarak tanımlanır.
- Pozisyonları hızla değiştirdikten sonra sersemlik veya baş dönmesi hissi
- Psikiyatrik Belirtiler
- Anksiyete , Panik Ataklar , Sinirlilik, Titreme
- Hiperglisemi (yüksek kan şekeri)
komplikasyonlar
Feokromositoma semptomları oldukça yaygın olmakla birlikte, hastalığa "büyük mimik" adı verilmiştir. Literatür, hipertansiyonu olan hastaların sadece %0,1'inin bu nadir endokrin bozuklukla teşhis edildiğini ve semptomatik hastaların sıklıkla çok daha yaygın hastalıklarla karıştırıldığını bildirmektedir. Semptomlar genellikle paroksismal (epizodik/sporadik) olduğundan, sorun "kendi kendine kaybolduğu" için hastalar hemen tedavi aramayabilir. Ayrıca, ideal klinik senaryoda (50'li yaşların ortalarında yaşlı bir kadın) resmedildiğinde, spontan kızarma, terleme ve kalp çarpıntısı atakları, menopoz öncesi ilişkili sıcak basmaları ile karıştırılabilir . Yönetilmeyen feokromositoma tehlikelidir ve ölüm dahil ciddi komplikasyonlara yol açabilir. Kardiyovasküler sistem en sık tutulur.
Kardiyovasküler sistem
- Hipertansif kriz : Feokromositoma ile ilişkili hipertansif aciller en korkulan klinik belirtilerden biridir. Ataklar rastgeledir ve bir tetikleyiciye ikincil olarak (yukarıdaki İşaretler ve Semptomlara bakın) veya bir katekolamin dalgalanmasından sonra kendiliğinden ortaya çıkabilir. Hakim semptom, geleneksel tedavi rejimlerine yanıt vermeyen ve uç organ hasarını tehdit eden yüksek sistolik kan basıncıdır (> 200 mmHg) . Hastaların diğer organlara daha fazla zarar vermesini ve/veya ölümü önlemek için acil, hayat kurtarıcı tedaviye ihtiyacı vardır.
- Miyokardiyal İskemi / Enfarktüs: Bir kalp krizine genellikle koroner damarlardaönemli bir plak ( ateroskleroz )birikmesi neden olur. Feokromasitoma hastaları, genel olarak plak birikimi olmamasına rağmen miyokard enfarktüsü ile başvururlar, bu da miyokard enfarktüsü için farklı bir mekanizmaya işaret eder. Mevcut araştırmalar, tümörün, miyokardiyal (kalp) dokusuile doğrudan etkileşime girenve oksijen yoksunluğu da dahil olmak üzere olumsuz etkiler uygulayan, hızlandırılmış yara izi ve hücre ölümüneyol açanbüyük miktarlarda katekolamin salgıladığını varsaymaktadır.
- Toksik Miyokardit : Miyokardiyal hasarı olmayan hastalarda bile , aşırı katekolaminler bir EKG'de anormal ST değişikliklerine neden olabilir . Norepinefrinin (bir katekolamin), koroner kan akışını inhibe ederek ve hücreleri oksijenden yoksun bırakarak hasarlı kalp dokusuna ve dolayısıyla iskemik dokuya neden olduğu varsayılır . Neyse ki, tümör eksizyonu ve ardından katekolaminlerin bastırılmasının ardından hasarın geri döndürülebilir olduğu kanıtlandı.
- Kardiyomiyopati : Feokromositoma'lar, (miyokardit, yukarıya bakınız), dilate kardiyomiyopati ve stres kaynaklı veya Takotsubo kardiyomiyopati dahil olmak üzere çeşitli kardiyomiyopati tipleriyle ilişkilendirilmiştir. Diğer kardiyovasküler ilişkili komplikasyonlarda olduğu gibi, aşırı katekolaminler artan miyokardiyal yükten ve önemli fizyolojik stresten sorumludur. Mevcut literatür, katekolamin kaynaklı hasarın çoğunun geri dönüşümlü olduğunu ve böylece kardiyak yeniden şekillenmeye izin vermek ve daha fazla yıkımı önlemek için erken ve doğru tanı argümanını güçlendirdiğini göstermektedir.
- Aritmiler : Sinüs taşikardisi , feokromasitoma ile ilişkili en yaygın anormal kalp ritmidir ve hastalar tarafından "çarpma kalp" hissi veya çarpıntı olarak deneyimlenir. Diğer birçok taşiaritmi (hızlı kalp hızı) da bildirilmiştir.
Gergin sistem
- Serebrovasküler Kaza (İnme): Birden fazla rapor,feokromositoma hastalarındaayrıntılı geçici iskemik ataklar veya felçler içerir. Feokromasitoma olan 130 hasta üzerinde yapılan bir çalışmada, 7 hastaya geçici iskemik atak teşhisi kondu (nörolojik eksiklik tamamen düzeldi) ve 3 hasta kalıcı semptomlarla inme geçirdi.
- Baş ağrısı : Baş ağrısı, bir feokromositomanın temel klinik belirtilerinden biridir ve zayıflatıcı ağrıya neden olabilir. Çalışılan hastaların çoğu, ağrılarının uyarı vermeden aniden başladığını ve bittiğini bildirmiştir ve ağrıyı şiddetli, iki taraflı zonklama olarak tanımlamıştır (ancak şiddet ölçeği yayınlanmamıştır). İncelenen hastaların %71'i baş ağrısı bildirirken, etkilenen hastaların %20'sinden biraz fazlası, tipik olarak migrenlerle ilişkili olanilişkili bulantı , kusma, fotofobi veya fonofobiyi onayladı.
İdrar sistemi
- Akut Böbrek Yetmezliği : Birkaç rapor, akut böbrek hasarına yol açanayrıntılı rabdomiyoliz (hızlı iskelet kası yıkımı)ve teşhis edilmemiş feokromositoma hastasında birincil başvuru semptomu olarakgeçici diyaliz ihtiyacına sahiptir. Böbrek yetmezliği, katekolamin kaynaklı kas yaralanması ile ortaya çıkar. Norepinefrin damarların daralmasına neden olarak kan akışını sınırlar ve iskemiye neden olur.
Çoklu organ disfonksiyonu sendromu (MODS) : Artmış bir inflamatuar yanıtın neden olduğu çoklu organ disfonksiyonu, dahil olan sistem sayısına bağlı olarak artan mortalite ile ciddi, yaşamı tehdit eden bir acil durumdur. Feokromositoma ile ilişkili MODS, çoklu organ yetmezliği, hipertermi > 40 santigrat derece, nörolojik belirtiler ve hipo veya hipertansiyon ile sonuçlanan kardiyovasküler instabilite ile ilişkilidir . Hipertansif krizin aksine, feokromositoma ile ilişkili MODS, geleneksel alfa reseptör ajanlarına yanıt vermeyebilir ve klinik stabilite sağlanamazsa acil cerrahi eksizyon gerektirebilir.
Genetik
Mevcut tahminler, tüm feokromositomaların %40'ından fazlasının kalıtsal bir germ hattı duyarlılık mutasyonu ile ilişkili olduğunu tahmin etmektedir . Tümörlerin kalan %60'ının %30'dan fazlası somatik bir mutasyonla ilişkilidir . Genetik kalıtımla yüksek ilişki göz önüne alındığında, Amerika Birleşik Devletleri Endokrin Derneği , feokromositoma teşhisi konan tüm hastaların, genetik testi değerlendirmek için bir genetik danışman ile bir değerlendirmeden geçmesini önermektedir . En son veriler 25 feokromositoma duyarlılık geni olduğunu göstermektedir; ancak sadece 12 tanesi iyi bilinen bir sendromun parçası olarak kabul edilmektedir. Bir feokromositoma hastasının genetik durumunu belirlemek çok önemlidir - her gen, belirli hastalık özellikleriyle ilişkili farklı bir modelde kalıtılır ve belirli tedavi seçeneklerine daha olumlu yanıt verebilir. Ayrıca, erken teşhis, hekimlere feokromositoma hastalarının birinci derece akrabaları için tarama önerileri konusunda rehberlik edebilir. Asemptomatik taşıyıcıların (feokromositoma ile ilişkili genetik varyantı olan, ancak mevcut hastalık kanıtı olmayan bireyler) nasıl ve ne zaman değerlendirilmesi gerektiği konusunda mevcut bir fikir birliği yoktur. Hastalığın ilerlemesini izlemek için biyokimyasal (kan çalışması) değerlendirme ve tüm vücut görüntüleme arasında değişen kişiselleştirilmiş bir tarama planı geliştirmek için hasta ve sağlayıcısıyla bireysel düzeyde görüşmeler yapılmalıdır.
Pediatrik düşünceler
Ek uygulamalar, reşit olmayan kişinin duygusal ve psikolojik sağlığının korunmasına yardımcı olabilir. Tarama , birincil odak noktasının çocuğu desteklemek olduğu çok disiplinli bir ekip ( endokrinolog , onkolog , psikolog , genetikçi , ebeveyn ve çocuk) içerir.
- Aile tarafından gözlemlenen kutlama günlerinde yapılan testlerden elde edilen olumlu bir sonuç, gelecekte bu olaylarla ilişkili mutluluğu maskeleyebilir.
- Bir seferde bir pediatrik kardeşi test etmek, sonuçlar alındığında ailenin odağını daraltmasına ve her kardeşi ayrı ayrı desteklemesine olanak tanır.
- Kardeşi pozitifse, olumsuz bir sonuç çocuğu üzebilir; soru sormak ve sonuçları işlemek için bir fırsat yararlı olabilir.
Kalıtsal sendromlar
Aşağıdaki tablo(lar) iyi bilinen kalıtsal feokromositoma gen varyantlarının klinik özelliklerini detaylandırmaktadır.
| Gen | Miras | nüfuz | Metastatik Potansiyel | 1 o Hastalık Özellikleri | |
|---|---|---|---|---|---|
| MEN2 | RET | Otozomal Baskın | %40-50 | <%5 | Medüller tiroid karsinomu , hiperparatiroidizm , marfanoid habitus, feokromositoma |
| VHL | VHL | %10-30 | %5 | Renal hücreli karsinom , pankreatik NET , retinal ve CNS hemanjiyoblastomu , feokromositoma . | |
| NF1 | NF1 | %1–5 | %12 | Nörofibromlar , cafe-au-lait makülleri , lisch nodülleri , kognitif bozukluk, feokromositoma |
MEN2 (Çoklu Endokrin Neoplazi-2); VHL (von-Hippel Lindau); NF1 (Nörofibromatoz-1); NET (Nöroendokrin Tümör); CNS (Merkezi Sinir Sistemi)
| Gen | Miras | nüfuz | Metastatik Potansiyel | 1 o Hastalık Özellikleri | |
|---|---|---|---|---|---|
| PGL1 | SDHD | Otozomal Baskın | %90 | <%5 | Baş ve boyun paragangliomu, feokromositoma, gastrointestinal stromal tümör |
| PGL2 | SDHAF2 | 100% | Düşük | Baş ve boyun paragangliomu | |
| PGL3 | SDHC | Otozomal Baskın | Tutarsız | Tutarsız | Feokromositoma, baş ve boyun paraganglioma, gastrointestinal stromal tümör |
| PGL4 | SDHB | %30-50 | %30–70 | Baş ve boyun paragangliomu, feokromositoma, gastrointestinal stromal tümör | |
| PGL5 | SDHA | %10-15 | Düşük | Feokromositoma, baş ve boyun paraganglioma, gastrointestinal stromal tümör |
SDHx (Süksinat Dehidrojenaz Alt Birimi x)
| Miras | nüfuz | Metastatik Potansiyel | 1 o Hastalık Özellikleri | |
|---|---|---|---|---|
| MAKS | Otozomal Baskın | Tutarsız | <%5 | Bilateral feokromositoma |
| TMEM127 | Tutarsız | Düşük | Feokromositoma, baş ve boyun paraganglioma |
MAX (MYC İlişkili Faktör X); TMEM127 (Transmembran Protein 127)
Diğer gen varyantları
Diğer, nadir feokromositoma ile ilişkili duyarlılık genlerinin yayınlanmış birkaç vaka raporu vardır:
-
Pacak-Zhuang Sendromu
- Hipoksi ile indüklenebilir faktör 2 alfa ( HIF2A )
- polisitemi
- Duodenal somatostatinoma
- Retina ve koroidal vasküler değişiklikler
- Paraganglioma/Feokromositoma
- Feokromositoma ve Kemiğin
Dev Hücreli Tümörü
- H3 histon, aile 3A ( H3F3A ), post-zigotik G34W
- Feokromositoma/Paraganglioma
-
carney üçlüsü
- Gastrointestinal stromal tümör
- pulmoner kondrom
- paraganglioma
- Carney-Stratakis Sendromu
- Gastrointestinal stromal tümör
- paraganglioma
Birkaç ek gen varyantı tanımlanmıştır, ancak sağlanan bilgiler tutarsızdır ve bu mutasyonların gerçekten feokromositoma duyarlılık genleri olup olmadığı konusunda toplulukta bir fikir birliğine varılamamıştır.
Teşhis
Diferansiyel
Bir hasta bir feokromositoma belirtilerine ve semptomlarına sahip ve karar ilave biyokimyasal (kan çalışması) değerlendirme takip edecek şekilde yapıldığı takdirde, ayırıcı tanı daha muhtemel bir olmak önemlidir , diğer 0.8 göreli frekans verilen feokromositoma daha 100.000 kişi-yılı başına.
| Endokrin | kardiyovasküler | nörolojik | Psikiyatrik | Başka |
|---|---|---|---|---|
| hipertiroidizm | Kalp yetmezliği | Migren | Endişe | Porfiri |
| karsinoid sendromu | aritmiler | Felç | Panik atak | İlaçlar |
| hipoglisemi | İskemik kalp hastalığı | Epilepsi | Madde kullanımı | |
| Menopoz Sendromu | Barorefleks Arızası | meningiom | Yapay Bozukluk | |
| Medüller Tiroid Karsinomu | - | tencere | - |
Notlar
Biyokimyasal değerlendirme
Altın standardı
Yüksek plazma içermeyen metanefrinler , feokromositoma için altın standart tanı olarak kabul edilir. 10'dan fazla çalışma , bu testin duyarlılığının ve özgüllüğünün sırasıyla %97 ve %93 olduğunu doğrulamıştır ; ancak, doğru klinik senaryoda yanlış pozitif sonuçlar için hala endişe var . Feokromositoma için bir biyokimyasal analizi yorumlarken, sağlayıcı (1) toplama koşullarına, (2) hastanın aldığı tüm ilaçlara ve (3) diyetlerine çok dikkat etmelidir.
- Toplama Koşulları: Bir anda çizilebilen birçok rutin laboratuvar testinden farklı olarak, ideal koşulları ve doğru bir numuneyi sağlamak için uyulması gereken birkaç tavsiye vardır. Mevcut araştırmalar, kan çalışmasının yalnızca bir hasta toplamadan önce 30 dakika sırtüstü ( sırt üstü düz) dinlendikten sonra alınması gerektiğini göstermektedir . Bu senaryoda özel sırtüstü referans değerleri kullanılmalıdır. Bu koşulları sağlamak zordur ve çoğu kurumda maliyet engelleyici olabilir. Bu durumlarda, yalancı pozitif sonuçları ortadan kaldırmak için oturur pozisyonda pozitif bir sonucun ardından dinlenmiş, sırtüstü çekim tekrarlanabilir.
- İlaç Girişim: Birçok reçeteli, reçetesiz ve yasadışı maddelerin plazma metanefrinler uygun biçimde toplanabilmesi müdahale ve yanlış pozitif sonuçlara yol açabilir. Sağlayıcılar, bir hastanın ilaç listesini ayrıntılı olarak gözden geçirmeli ve müdahale eden ilaçlardan herhangi birinin geçici olarak kesilmesinin mümkün olup olmadığı konusunda bir tartışma yapmalıdır. Yanlışlıkla yükselmiş metanefrinlere yol açtığı en çok rapor edilen ilaçlar şunlardır: β-adrenoseptör blokerleri , fenoksibenzamin , trisiklik antidepresanlar , monoamin oksidaz inhibitörleri , serotonin norepinefrin geri alım inhibitörleri ( SNRI ) ve metildopa . Bu ilaçların çoğu yaygın olarak psikiyatrik durumlar için reçete edildiğinden, hasta bir feokromositoma için değerlendirmeden geçerken alternatif terapötik seçenekleri kolaylaştırmak için reçeteyi yazan kişiyle konuşmak gerekebilir. Herhangi bir olası reçeteli ilaç tutulduktan sonra, yaygın olarak kullanılan asetaminofen ve psödoefedrin yanı sıra reçetesiz satılan ilaçları/takviyeleri gözden geçirmek önemlidir , metanefrin seviyelerinde yanlış yükselmelere neden olur. Son olarak, hastanın eğlence amaçlı madde kullanımı hakkında açık, yargılayıcı olmayan tartışmalar yapılması önemlidir. Amfetaminler , nikotin ve kokain , belirgin plazma norepinefrin seviyelerine neden olabilir.
- Yaşam Tarzı ve Diyet: Çoğu laboratuvar çalışmasında olduğu gibi, hasta toplanmadan önceki gece gece yarısından sonra yemek yemekten (oruç tutmaktan) kaçınmalıdır. Bununla birlikte, laboratuvar çekimlerinden en az 12 saat önce nikotin, alkol ve egzersizden uzak durmak da dahil olmak üzere bir metanefrin koleksiyonuna özgü başka öneriler de vardır. Hasta ayrıca toplamadan en az 24 saat önce katekolamin içeren gıdalardan (meyveler, meyve içecekleri, çikolata, kafein, domates, fasulye, fındık ve patates) kaçınmalıdır.
Yukarıdaki (3) koşulların kontrol edilmediği takdirde yanlış pozitif sonuçlara katkıda bulunması muhtemel olmakla birlikte, normalin üst referans sınırının 3 ila 4 katından daha büyük herhangi bir değer, bir feokromositoma için tanısal olarak kabul edilmelidir.
alternatif testler
Plazma testi mevcut değilse, yirmi dört saatlik idrar metanefrinleri kabul edilebilir bir alternatiftir. Diğer ek biyobelirteçler de feokromositoma teşhisine yardımcı olabilir, en dikkat çekici olanı Chromogranin A'dır . Feokromositoma hastasındaki yüksek katekolaminlerin özgüllüğü ile karşılaştırıldığında, kromogranin A, çeşitli nöroendokrin tümörlerde yüksek olan spesifik olmayan bir polipeptittir. Bununla birlikte, İtalya'dan gelen 2006 tarihli bir rapor, incelenen feokromositoma hastalarının %90'ından fazlasının yüksek kromogranin A seviyeleri gösterdiğini buldu. Metanefrin değerleri şüpheli ise, kromogranin A, bir tümörün varlığını tahmin etmek için yardımcı bir belirteç olarak kullanılabilir.
Sınırda yükselmiş metanefrinler hekim için tanısal bir zorluk teşkil eder - ilk adım, toplama koşulları, farmasötik müdahale ve olası diyet ve yaşam tarzı alışkanlıkları dahil olmak üzere yukarıda açıklanan altın standart tanıyı takip etmek için ekstra önlemler alarak laboratuvarları tekrarlamaktır. sonuçları değiştirin. Sorunlu ilaçlar durdurulamıyorsa veya tekrarlanan laboratuvarlar aynı kaldıysa, bir klonidin baskılama testi yapmayı düşünün . 1970'lerde, klonidin hidroklorür ilacı, hipertansiyon için yeni bir ajan olarak piyasayı sardı ; bununla birlikte, bildirilen yan etkiler ( bulantı , kusma , uyuşukluk , göz ve ağız kuruluğu, kabızlık ve genel halsizlik) uyumu sınırlar ve reçeteleri büyük ölçüde azaltır. Klonidinin olumsuz yan etkileri uygunsuz olmakla birlikte, klonidinin en tehlikeli yönü, geri çekilme rebound hipertansiyonudur - yani ilaç aniden kesildiğinde, kan basıncı hızla geri dönebilir veya orijinal değerini aşabilir. Bununla birlikte, hastalık durumunu belirlemeye yardımcı olmak için sınırlı ortamlarda tek seferlik, ağırlık bazlı bir doz kullanılabilir. Gece boyunca oruç tuttuktan sonra , hasta temel bir metanefrin kan alımı ve klonidin uygulaması için test bölgesine başvuracaktır. (3) saat boyunca sırtüstü kalacaklar ve tekrar kan alınacaktır. Klonidin verildikten sonra plazma metanefrin seviyeleri yüksek kalırsa, pozitif bir sonuç (bir feokromositoma gösteren) ortaya çıkacaktır. Sonuçlar aynıysa veya düşerse test negatiftir ve hastada feokromositoma yoktur. Bir hastada feokromositoma yoksa , klonidini takiben aşırı derecede hipotansif hale gelebileceğini belirtmek önemlidir . Bu testten sonra hasta nakil için kendine güvenmemelidir.
Plazma metoksitiramin, katekolamin dopaminin bir parçalanma ürünüdür . Baş ve boyundaki paragangliomalar genellikle dopamin salgılarlar, ancak bir feokromositoma ile ilişkili karakteristik semptomlara neden olmadıkları için "biyokimyasal olarak sessiz" olarak adlandırılırlar. Ancak metoksitiramin baş ve boyun tümörlerini tespit etmek için kullanılabilir. Daha fazla araştırma, biyobelirteçlerin aynı zamanda metastatik hastalığın yararlı bir göstergesi olduğunu gösterir - bu, bugüne kadarki tek metastaz biyokimyasal kanıtıdır.
biyokimyasal fenotipler
Teşhis olurken, laboratuvar değerleri de hekime tip, yer, boyut ve ilişkili tümör genotipi hakkında önemli bilgiler sağlayabilir . Sağlık hizmeti sunucuları tarafından hasta bakımını yönlendirmek için kullanılabilecek (3) büyük, iyi tanınan biyokimyasal fenotipler vardır.
-
Adrenerjik ( Epinefrin ve metanefrin )
- Bir adrenal tümörü belirtme olasılığı daha yüksektir
- Plazma metanefrin seviyeleri, birleşik normetanefrin ve metanefrin seviyelerinin %15'inden fazlasına yükseldiğinde, bir adrenal tümör veya daha önce eksize edilmiş bir adrenal tümörün nüksetmesi tahmin edilebilir.
- Hastaların yukarıda açıklanan klasik, paroksismal (epizodik) semptomlarla başvurma olasılığı daha yüksektir.
-
Noradrengerik ( Norepinefrin ve normetanefrin )
- Ekstra adrenal tümörü gösterme olasılığı daha yüksektir
- Klasik olarak adrenerjik fenotip epizodu olan hastalara kıyasla, hastaların sürekli, kalıcı feokromositoma ile ilişkili semptomlar ( hipertansiyon ve taşikardi ) ile başvurma olasılığı daha yüksektir.
- Von-Hippel Lindau ve süksinat dehidrojenaz alt birimi X genetik varyantları olan hastalarda yaygın
-
Dopaminerjik ( Dopamin ve 3-metoksitiramin)
- Baş ve boyundaki adrenal dışı tümöre işaret etme olasılığı daha yüksektir
- Hastaların asemptomatik olma olasılığı daha yüksektir; bununla birlikte, mide - bağırsak yolu boyunca dopamin reseptörlerinin uyarılmasına bağlı olarak spesifik olmayan bulantı , kusma , karın ağrısı, ishal ve kilo kaybı belirtileri gösterebilirler.
- Özellikle süksinat dehidrojenaz alt birim B genetik varyantları olan hastalarda yaygındır
Hem adrenerjik hem de noradrenerjik fenotipte, metanefrin ve normetanefrin plazma veya idrar konsantrasyonlarının toplamı ne kadar büyükse, beklenen tümör çapı da o kadar büyük olur.
Tümör lokalizasyonu
anatomik görüntüleme
Anatomik görüntüleme, bilgisayarlı tomografi (CT) [CAT taraması] veya manyetik rezonans görüntüleme (MR) taramalarını ifade eder. Bu görüntüleme yöntemleri, başlangıçta tümörün yerini belirlemeye ve boyut, morfoloji ve bitişik iç yapılarla yapısal ilişki hakkında ayrıntılı bilgi sağlamaya hizmet eder. Geleneksel olarak, bir hasta biyokimyasal bir değerlendirmeye neden olan bir feokromositoma ile ilgili semptomlar için doktoruna başvurur. Sonuçlar olumluysa, hasta BT veya MR taraması ile anatomik görüntülemeye yönlendirilir. Anatomik görüntüleme daha kolay kullanılabilir hale Ancak, hastalar adlandırılır endokrinolog sonrası arızi (beklenmeyen bulgu) Adrenal nodül başka bir nedenden dolayı sipariş Taramada bulunur. Örneğin, "Hasta M" karın ağrısı için yerel acil servisine başvurur ve apandisit ekarte etmek için bir BT istenir; ancak radyolog sağda 3.5 santimetrelik bir adrenal kitle olduğunu belirtiyor.
Feokromositomada BT veya MR'nin tercih edilen görüntüleme yöntemi olup olmadığı konusunda bir fikir birliği olmamasına rağmen , her yöntemin güçlü ve zayıf yönleri vardır. BT hastayı iyonize radyasyona maruz bıraktığı için çocuklarda ve hamilelerde MR tercih edilir. Ayrıca BT'de kullanılan intravenöz kontrast böbrek hasarına neden olabilir ve bu nedenle önceden hasarı olan hastalarda kullanılmamalıdır. Bununla birlikte, uzun süre kapalı alanlarda ( klostrofobi ) olmakla mücadele eden hastalar , bir CT'nin açık uçlu tasarımına kıyasla makine kapalı uçlu olduğundan genellikle bir MR'yi tolere edemezler. Hastalar endişeli hale geldiğinde ve makinede hareket etmeye başladığında, bu, BT tabanlı görüntülerde daha az meydana gelen hareket artefaktına neden olur.
BT ve MR ile karşılaştırıldığında ultrason tercih edilen bir görüntüleme yöntemi değildir ve feokromositoma hastalarında kaçınılmalıdır. Bununla birlikte, iyonlaştırıcı radyasyondan kaçınmanın en yüksek öncelik olduğu belirli hasta popülasyonlarında (çocuklar, hamile kadınlar), MR'nin kullanılamadığı veya hastanın taramayı tamamlayamadığı durumlarda ultrason yardımcı bir yöntem olarak kullanılabilir. Ayrıca, bir feokromositoma hastasında akut adrenal kanamadan şüpheleniliyorsa, yukarıdaki görüntüleme yöntemleri veya tanıyı doğrulamak için cerrahi kullanılmadan önce ultrason "ilk geçiş" için hızlı, ağrısız, radyasyonsuz ve ucuz bir yöntemdir.
fonksiyonel görüntüleme
Aşağıda tartışılan görüntüleme modaliteleri tümör karakterizasyonu, metastatik hastalığın doğrulanması ve tedavi planlaması içindir - tümörün yerini ayırt etmek veya cerrahi ekibin eksizyona hazırlanmasına yardımcı olmak için kullanılmazlar. Çoğu feokromositoma hastası için, fonksiyonel görüntüleme bir BT veya MR'yi takip edecektir. Anatomik görüntüleme, vücudun başka hiçbir yerinde hastalık kanıtı olmaksızın yalnızca bir adrenal tümör gösteriyorsa ve metanefrin seviyeleri aşırı derecede yüksekse, hızlı cerrahi eksizyon lehine fonksiyonel görüntülemeden vazgeçilebilir. Son on yıl içinde, feokromositom hasta (1) 18F-değerlendirmek için kullanılan beş fonksiyonel teknikler olmuştur florodeoksiglükoz pozitron emisyon tomografisi ( 18 F-FDG PET ), genel olarak, PET tarama, (2) iyodin-123 de ifade meta iodobenzylguanadine ( 123 I-MIBG), (3) 18F-flurodihydroxyphenylalanine ( 18 F FDOPA ), (4) 68Ga-DOTA, somatostatin analogları (birleştirilmiş 68 Ga- DOTA ), (5) 11C-Hidroksi efedrin (HED-PET). Bu noktadan itibaren, bu görüntüleme modalitelerine parantez içindeki kısaltılmış adları ile atıfta bulunulacaktır.

Feokromositoma hastalarında kullanılan ilk fonksiyonel görüntüleme tekniği 123 I- MIBG sintigrafisidir (Resim Sağ). Katekolamin norepinefrine (feokromositomlar tarafından salgılanan) benzer yapıdaki bileşikler göz önüne alındığında , MIBG çoğu nöroendokrin tümör tarafından alım için çok uygundur . Ayrıca, bir hasta MIBG taramasında pozitif bulunursa, yaygın metastatik hastalıktan muzdarip olanlar için ek yollar sunan MIBG tedavisi için uygundu. Bununla birlikte, daha ileri araştırmalar, MIBG'nin adrenal lezyonlarda mükemmel olmasına rağmen, adrenal dışı paragangliomaları olan hastalarda, özellikle süksinat dehidrojenaz alt birimi X ( SDHx) gibi spesifik genetik varyantları olan hastalarda çok daha az üstün olduğunu ortaya koydu . Gibi pozitron emisyon tomografi taramaları geliştirildi, MIBG yavaşça feokromositoma hasta için onun iyilik kaybı olmuştur.

Yukarıda belirtilen dört modaliteden 18 F- FDG PET , çoğu hastane sisteminde en yaygın ve kolayca bulunabilen fonksiyonel görüntüleme tekniğidir, ancak nöroendokrin tümörlere en az spesifik olanıdır (Soldaki Resim). 2012 yılında, zamanın mevcut altın standardını (MIBG/CT/MRI) yeni FDG PET ile karşılaştıran bir çalışmaya 200'den fazla hasta katıldı. Fonksiyonel muadili ile karşılaştırıldığında, FDG, biyokimyasal olarak aktif tümörleri olan hastalarda daha yüksek özgüllük ile yumuşak doku ve kemik metastazlarını saptamada MIBG'den daha iyi performans gösterdi.
FDG-PET'in geliştirilmesinin ardından nöroendokrin spesifik PET taramaları ortaya çıkmaya başladı. İlk uygun görüntüleme modalitelerinden biri , baş ve boyun paragangliomalarının yanı sıra baş ve boyun dışındaki metastatik olmayan hastalıkları tespit etmede yüksek hassasiyet gösteren 18 F- FDOPA idi . Ne yazık ki, özellikle süksinat dehidrojenaz alt birim B ( SDHB ) mutasyonları ile ilişkili metastatik hastalık durumlarında , 18 F- FDOPA geleneksel FDG- PET'ten daha aşağı düştü. Bununla birlikte, diğer feokromositoma duyarlılık genlerinde ( NF1 , VHL , RET ) genetik varyantları olan hastalar için 18 F- FDOPA tercih edilen radyofarmasötik ajan haline gelmiştir.
En yeni PET modalitesi, 68 Ga- DOTA analogu ile somatostatin reseptör tipi iki reseptör görüntülemeyi içerir . Son on yılda, daha fazla araştırma , süksinat dehidrojenaz ( SDHx) mutasyonları olan pediatrik hastalarda anatomik görüntülemeyi ( CT / MR ) bile geride bırakan , çok çeşitli klinik senaryolarda bu fonksiyonel görüntüleme yönteminin üstünlüğünü göstermeye devam ediyor . FDOPA tutarsız metastatik hastalık tespit ederken, 68 Ga- DOTA analogları metastatik feokromositoma üstün lokalizasyonunu göstermiştir. Şirketinden 2019 yılında tek bir kafa kafaya çalışmada karşılaştırıldığında, 68 Ga- DOTA analogları, özellikle metastatik kemik lezyonlarının saptanmasında, FDOPA geride bırakmıştır. DOTA analoglarının ek bir yararı, aşağıdaki tedavi bölümünde tartışılacak olan peptit reseptör radyonüklid tedavisi ile tedavi yeteneğidir.
Ayrıca, HED-PET'in karmaşık klinik senaryolarda feokromositoma tanısı koymak ve ekarte etmek ve şüpheli adrenal tümörleri karakterize etmek için doğru bir araç olduğu gösterilmiştir.
Yönetmek
Ameliyat
2019 itibariyle feokromasitoma için cerrahi rezeksiyon tek küratif seçenektir. Başarılı bir eksizyon, ameliyat öncesi endokrinolog ve hastayı (aşağıda tartışılmaktadır) ve ameliyat sırasında cerrahi ekip ve anestezist içeren multidisipliner bir çabadır . Yukarıda belirtilen tüm ekipler arasında sık ve yeterli iletişim olmadan, olumlu bir sonuç çok daha zordur. Amerika Birleşik Devletleri Endokrin Derneği 2014 Klinik Uygulamalar Kılavuzu feokromositoma için tavsiye laparoskopik adrenalin onlar invaziv veya 6.0 santimetreden daha büyük olmadığı sürece, çoğu adrenal tümörlerde (minimal invaziv tekniği). Minimal invaziv bir yaklaşımla daha büyük tümörlerin denenebileceğini belirtmek önemlidir, ancak ekip gerekirse açık prosedüre geçmeye hazır olmalıdır. Bir açık prosedür (geleneksel cerrahi tekniği) şu anda tümör, küçük invaziv olmayan ve manevra konuma kolay olmadığı sürece, ekstra-adrenal hastalık için tercih edilir. Önceki veriler malign ve/veya metastatik hastalıkta minimal invaziv bir yaklaşıma ihtiyaç olduğunu gösterirken , mevcut araştırmalar başarılı bir operasyonun mümkün olduğunu ve hastanede kalış süresinin daha kısa olduğunu gösteriyor. Son on yıldaki literatür, robotik tekniğin adrenal tümörler için başarıyla kullanılabileceğini de göstermiştir .
Tipik olarak tam veya tam adrenalektomi yapılır; bununla birlikte, "kortikal koruyucu" olarak adlandırılan bir teknik , sol ve sağ adrenal bezlerin çıkarılması gerekiyorsa, ömür boyu steroid replasmanından kaçınma umuduyla adrenal bezin bir kalıntısı (parçası) bırakabilir . Sorun olan hastalarda özellikle önemlidir ERKEKLER ve molekülü VHL - ikili feokromositomada şansı daha yüksek olur ilişkili hastalık. Adrenal doku bırakma riski tekrarlayan hastalıktır (tümör geri gelir). 2019'da yapılan bir kohort çalışması, feokromasitoma için kortikal koruyucu adrenalektomi uygulanan hastalarda %13'lük bir tekrarlama oranına rağmen, total adrenalektomi emsallerine kıyasla sağkalımda azalma olmadığını bildirdi.
Ameliyat öncesi yönetim
Muhtemelen, bir feokromositoma cerrahi planının en önemli kısmı, yeterli bir ameliyat öncesi blokajdır. Aşırı katekolaminler , her an patlamaya hazır olan ve vücutta feci hasara yol açan, uykuda bir yanardağ olarak tanımlanmıştır. Herhangi bir zamanda bir döküntü meydana gelebilirken, en yaygın tetikleyicilerden ikisi anestezi ve doğrudan tümör manipülasyonu olup, uygun şekilde hazırlanmadığı takdirde ameliyatı bir feokromositoma hastası için en tehlikeli zamanlardan biri haline getirir. Amerika Birleşik Devletleri Endokrin Derneği , bir katekolamin krizini atlatmaya yardımcı olmak için , fonksiyonel (hormonal olarak aktif) tümörü olan tüm hastaların ameliyattan en az yedi gün önce bir ameliyat öncesi alfa-adrenoseptör blokajına başlanmasını önermektedir . Klinik senaryoya bağlı olarak, her birinin kendi güçlü ve zayıf yönleri olan birkaç ilaç seçeneği vardır.
Alfa ablukası
Hastanın kan basıncı orta derecede yükselirse, seçici, kısa etkili bir alfa-1 adrenoseptör antagonisti ( doksazosin , prazosin , terazosin ) tercih edilen ajandır. Ancak hasta, " ilk doz fenomeni " olarak bilinen potansiyel yan etki konusunda uyarılmalıdır . Hastalar başlangıçta yukarıdaki ajanlardan birine maruz kaldıklarında , özellikle kan basıncındaki hızlı düşüş nedeniyle, özellikle oturma pozisyonundan ayakta durma pozisyonuna geçerken sersemlik , baş dönmesi ve mide bulantısı yaşayabilirler . Bu etkiler zamanla azalacaktır, ancak sağlayıcılar düşük dozdan başlayarak ve istenen miktara ulaşana kadar yavaşça artırarak bunlardan kaçınmaya çalışabilirler. Hipertansiyonu kontrol altına alınamayan hastalarda selektif olmayan alfa-1 ve 2 adrenoseptör antagonisti ( fenoksibenzamin ) kullanılmalıdır. Ne yazık ki, yukarıda sıralanan seçici ajanlarla karşılaştırıldığında, fenoksibenzamin çok daha pahalıdır ve bazı hastalar için kolayca bulunmayabilir. Yaygın yan etkiler arasında ağız kuruluğu , burun tıkanıklığı ve bozulmuş erkek boşalması yer alır ve bunların tümü zamanla durmaz ve hasta uyumunu sınırlayabilir . Nadir olmakla birlikte, hastalarda hormonal olarak aktif feokromositoma ve normal kan basıncı olabilir. 2014'te yapılan bir karşılaştırma, bazı kişilerde ameliyat öncesi küçük bir kalsiyum kanal bloker dozunun (örneğin amlodipin ) kullanılabileceğini buldu. Bu, hastanın kan basıncını önemli ölçüde düşürmez ve hipotansif yapmaz , ancak operasyon sırasında hemodinamik instabilite varsa cerrahi ve anestezi ekiplerine yardımcı olacaktır .
beta ablukası
Bir alfa-adrenoseptör antagonisti başlatıldıktan sonra, yüksek bir kalp hızı ( taşikardi ) ve kalp çarpıntısı hissi ( çarpıntı ) takip edebilir . Bu durumda, kalp hızını kontrol etmek için bir beta-adrenoseptör antagonisti reçete edilir. Alfa antagonistlerinde olduğu gibi seçici (beta-1) ve seçici olmayan (beta-1 ve beta-2) adrenoseptör antagonistleri vardır. Seçici ajanlar ( atenolol , metoprolol ), seçici olmayan ajanlara ( propranolol ) tercih edilir . Birkaç ( labetalol , karvedilol ) kombine alfa-beta-adrenoseptör antagonisti vardır. Hipertansiyonu kötüleştirebilecek ve katekolamin krizine yol açabilecek alfadan yedi kat daha fazla beta-adrenoseptör antagonizması olduğundan, bu ajanlardan mümkün olduğunca kaçınılmalıdır.
komplikasyonlar
Feokromositoma hastasında beta-adrenoseptör antagonistleri tek başına verilmemelidir - bu ciddi sonuçlara yol açabilir. 1995 yılında, Londra'dan bir doktor ekibi, seçici olmayan bir beta bloker olan propranolol'ün başlatılmasından sonra yakın zamanda feokromositoma teşhisi konan bir kişinin ölümünü tanımladı . Hızla şoka , miyokard enfarktüsüne , kalp yetmezliğine ve yoğun sağ hemiplejiye yol açan bir hipertansif kriz geliştirdi . Canlandırma girişimlerine rağmen, kişi birkaç gün sonra öldü. Bu komplikasyon, alfa ve beta-adrenoseptör antagonistlerinin katekolaminlerin etkileriyle birlikte kan damarları üzerindeki etkisiyle ilgilidir . Normal kan damarı açıktır ve yeterli kan akışına izin verir. Katekolaminler alfa reseptörünü aktive ettiğinde, damar daralır (küçülür), bu da hipertansiyon ile sonuçlanır . Bununla birlikte, katekolaminler beta reseptörünü aktif hale getirdiğinde, kan damarı genişler (büyür) ve kan akışının artmasına izin vererek kan basıncını düşürür. Bir feokromositoma hastası sadece bir beta-adrenoseptör antagonisti ile başlatılırsa, bu koruyucu vazodilatasyonu tersine çevirir ve hastanın hipertansiyonunu kötüleştirir.
tartışma
Yukarıda tartışılan ameliyat öncesi alfa ve beta blokajı, özellikle Amerika Birleşik Devletleri'nde, ezici bir çoğunlukla bakım standardı olarak kabul edilirken, bir ablukanın gerekli olup olmadığı uluslararası düzeyde tartışılmaktadır. 2017 yılında, Almanya'dan bir araştırma ekibi, abluka için mevcut önerileri sorgulayan gözlemsel bir vaka serisi yayınladı . Çalışma, alfa-adrenoseptör blokajı olan ve olmayan kişilerde intraoperatif maksimal sistolik arter basıncını inceledi ve iki grup arasında komplikasyonlar açısından hiçbir fark bulamadı. Ertesi yıl, Fransa'dan bir grup benzer bir makale yayınladı ve alfa blokajı başlatmak için bütün bir hafta beklemeye karşı bir uyarı yayınladı. Fransız araştırmacılar, acil cerrahi müdahale ve herhangi bir intraoperatif katekolamin krizini hafifletmek için adımların değerlendirilmesi çağrısında bulundular. Bu makaleler, Amerika Birleşik Devletleri'ndeki araştırma ekiplerinin çürütmeleriyle sonuçlandı, ancak henüz uluslararası bir fikir birliğine varılmadı.
Perioperatif sıvı durumu
Fazla katekolaminler toplam kan hacminde azalmaya neden olarak hastayı operasyon sırasında hipotansiyona karşı savunmasız hale getirir . Bu nedenle, ameliyattan önce yeterli sıvı alımı ile yüksek sodyumlu bir diyet teşvik edilmelidir. Amerika Birleşik Devletleri'ndeki bazı kurumlar, gece yarısından operasyon saatine kadar intravenöz sıvı replasmanı için ameliyattan önceki gece hastaları bile kabul edecektir . Bununla birlikte, 2009'da yapılan küçük bir araştırma, ameliyat öncesi intravenöz sıvılarla tedavi edilen hastalarda, almayanlara kıyasla mortalite açısından hiçbir fark olmadığını bildirdi .
California, Los Angeles'taki Cedars-Sinai Tıp Merkezi'ndeki araştırmacılar tarafından yapılan 2010 yılında 40 endokrinologla yapılan bir ankette , neredeyse hepsi ameliyat öncesi hacim canlandırmasının (hastanın ameliyattan önce bol miktarda sıvı almasının) önemine işaret etti . Bununla birlikte, hasta verilerini inceledikten sonra, aynı doktorların %60'ından fazlası tuz yüklemesi ve yeterli hidrasyon konusunu tartışamadı. Hastalar yaşa göre sınıflandırıldığında, daha genç olanlar hidratlama tavsiyesi aldı , ancak daha yaşlı hastalar almadı. Bu edilmiş hipotez sağlayıcıları potansiyel korkusuyla yaşlı hasta popülasyonunda vazgeçmek Sıvı replasmanı için seçtiği eşlik eden ( kalp yetmezliği aşırı sıvı tehlikelidir). Hâlâ kabul edilmiş bir fikir birliği veya altın standart bulunmamakla birlikte, sağlayıcılar kararı hastanın algılanan beslenme durumu, hacim durumu , komorbiditeleri ve kendi kendine sıvı alma becerisine göre bireyselleştirmelidir .
Ameliyat sonrası yönetim
Ameliyat sonrası en yaygın komplikasyonlar, olası nedenler ve tedavi seçenekleri şunlardır:
- Hipertansiyon : Feokromositoma hastasında, postoperatif hipertansiyon, tamamlanmamış tümör rezeksiyonu veya bilinmeyen başka bir tümörün göstergesi olabilir. Bununla birlikte, ağrı, aşırı sıvı yüklenmesi ve esansiyel hipertansiyon dahil olmak üzere postoperatif hipertansiyonun geleneksel, spesifik olmayan nedenleri de dikkate alınmalıdır. Bir perioperatif hipertansif kriz önce 5.0 miligram (mg) ile muamele edilir , intravenöz bolus ve fentolamin kan basıncı normal aralık içinde yer kadar her on dakikada bir doz sonra 5.0 mg,. Kan basıncı sadece minimal düzeyde yükselirse, hasta ameliyattan önceki alfa ve beta-adrenoseptör antagonistlerine devam edebilir.
- Hipotansiyon : Ameliyat sonrası dönemde hastanın kan basıncının düşük olmasının birkaç nedeni vardır. Her şeyden önce, tümör (ve yüksek tansiyona neden olan katekolaminlerin bolluğu) çıkarıldı. Ayrıca hasta, alfa-adrenoseptör antagonistlerinin etkilerini yaşamaya devam edebilir , bu da kan basıncının düşmesine neden olur. Postoperatif hipotansiyon için birinci basamak tedavi agresif sıvı resüsitasyonudur , bu nedenle ameliyattan önce hastanın iyi hidrate edilmesini (yukarıya bakın) sağlamak çok önemlidir. Kan basıncı sıvılara yanıt vermiyorsa vazopresörlere ihtiyaç duyulabilir.
- Hiperglisemi : Katekolaminler , vücudun kan şekerini (şekeri) düşürmekten sorumlu bir hormon olan insülinin salgılanmasını önler . Perioperatif dönemde kan şekeri seviyeleri sık sık kontrol edilmeli ve seviyeler yükselirse gerektiğinde insülin verilmelidir. Rezeksiyondan sonra, tümörle ilişkili hipergliseminin düzelmesi muhtemeldir.
- Hipoglisemi : Tümör çıkarıldıktan sonra, insülin artık inhibe edilmez, bu da kan şekerini tehlikeli derecede düşürebilir. Semptomlar titreme , kaygı , çarpıntı , terleme , değişen zihinsel durum (karışıklık), baş dönmesi ve bulanık görme içerir . Beta blokerin retrospektif bir analizi, bazı beta bloker kullanımının insanların hipoglisemiye daha yatkın olmasına ve bu semptomları yaşamamasına neden olabileceğini ve bu da tanıyı geciktirebileceğini buldu.
-
Adrenal Yetmezlik: Bilateral adrenalektominin (sol ve sağ) ardından hasta, vücudunun işleyişini sürdürmek için gerekli hormonları artık salgılayamaz . Adrenal yetmezlik geliştirmemelerini sağlamak için ömür boyu steroid ( hidrokortizon ve fludrokortizon ) oral takviyesi gerekebilir. Vücut stresli olduğunda (ameliyat sırasında), adrenal bezler doğal olarak daha fazla steroid üretir; ancak, eğer bezler çıkarılmışsa, bunu yapamazlar. Bu nedenle, adrenal bezlerin doğal fizyolojisini taklit etmek için "stres dozlama" steroidleri gereklidir ve intraoperatif olarak başlatılmalıdır. Ameliyat sonrası adrenal yetmezliğin muhtemel olduğu düşünülen tipik rejim:
- Anestezi öncesi ameliyathanede 50 miligram (mg) intravenöz hidrokortizon
- Ameliyattan sonra maksimum 72 saat (3 gün) boyunca her sekiz saatte bir 25-50 mg intravenöz hidrokortizon uygulamasını tekrarlayın. Hasta ilaçlarını ağızdan alabilecek duruma gelir gelmez oral replasman tedavisine geçilmelidir.
- Hastalar taburcu edilmeden önce normal idame (düzenli, günlük) steroid dozuna geçirilmeli ve uygun titrasyon ve yönetim için endokrinolojiye yönlendirilmelidir. Hastanın toplam vücut yüzey alanına bağlı olarak, toplam tipik günlük hidrokortizon dozu günde 15 ila 25 mg arasındadır (sabah ve öğleden sonra haplarına bölünür).
- Her iki böbreküstü bezini de kaybedenler ayrıca başka bir steroide ( mineralkortikoid replasmanı) ihtiyaç duyacaktır . Tipik günlük doz 50 ila 200 mikrogram fludrokortizon arasındadır.
Tümör rezeksiyonu sonrasında bildirilen birçok başka komplikasyon ( böbrek yetmezliği , kalp yetmezliği , intestinal yalancı obstrüksiyon ) olmuştur. Bununla birlikte, yukarıdakilerle karşılaşma olasılığı daha yüksektir, bu nedenle bunların yönetimi bu makalede burada özel olarak özetlenmiştir.
Metastatik hastalık
Teşhis ve konum
Metastatik feokromositoma, normalde bulunmadıkları yerde tümör hücrelerinin ( kromafin dokusu ) varlığı olarak tanımlanır . Paragangliomalı hastaların metastaz geliştirmesi feokromositoma olanlara göre daha olasıdır. En yaygın adrenal dışı metastaz bölgeleri lenf düğümleri , akciğer , karaciğer ve kemiktir . Metastatik hastalığın gelişimi ile ilişkili olarak üzerinde çalışılmış birkaç risk faktörü vardır - hastanın genetik geçmişi önemli bir rol oynarken, ilk ortaya çıkma yaşı ve tümörün boyutu olumsuz sonuçlara yol açar. Tüm genetik varyantlar arasında süksinat dehidrojenaz alt birim B (SDHB) mutasyonları en yüksek metastatik hastalık geliştirme oranlarına sahiptir. Başka bir çalışma, erkek cinsiyet ve senkron metastazlarla ilişkili mortalitenin arttığını bildirmiştir . Metastazlar senkron ve metakron olarak ikiye ayrılır; senkron olanlar primer tümörün birkaç ayı içinde gelişirken, metakron metastazlar önemli bir süre boyunca ortaya çıkmaz.
Orijinal hastalığa laparoskopik yaklaşım, özellikle büyük tümörlerde, tümör ekimi için önemli bir risk faktörü olarak atanmıştır.
Aşağıdaki potansiyel tedavi seçeneklerinin tümüne rağmen, son literatür (çoğu hasta için) metastatik feokromositomanın yavaş büyüdüğünü vurgulamaktadır. Asgari hastalık yükü olan hastalarda, hastalığı izlemek için sık görüntüleme ile " izle ve bekle " yaklaşımı, ilerleme kanıtı görsellenene kadar tedaviyi durdurarak olumludur.
Tedavi
Metastatik feokromositoma en iyi onkologlar , cerrahlar , radyologlar , nükleer tıp doktorları ve endokrinologlardan oluşan multidisipliner bir ekiple yönetilir . Hastalığın miktarına ve konumuna bağlı olarak hastalar için çeşitli tedavi seçenekleri mevcuttur:
Cerrahi - Normalde, cerrahinin amacı tam sitoredüktif cerrahidir ; hastalık kalıntısı bırakmayın. Bununla birlikte, yaygın metastatik hastalıkta bu her zaman mümkün değildir. Bu nedenle, katekolaminlerin kaynağını ortadan kaldırarak hasta semptomlarını azaltmak, kemo veya radyonüklid tedavisine yanıtı iyileştirmek veya basitçe tümörün boyutunu küçültmek için cerrahi bir debulking prosedürü (mümkün olduğunca kanserli dokunun çıkarılması) gerçekleştirilir . Ne yazık ki, özellikle hastanın karın dışında bir hastalığı varsa, prosedürden amaçlanan rahatlama genellikle kısa ömürlüdür. Ulusal Sağlık Enstitüleri tarafından 2013 yılında yapılan bir araştırma , hastaların çoğunluğunun operasyondan sonraki bir yıl içinde tekrarlayan biyokimyasal hastalık kanıtlarından muzdarip olduğunu ve %30'dan azının beş yıl sonra biyokimyasal olarak hastalıksız olmaya devam ettiğini bildirdi.
Metastatik olmayan hastalığa yönelik bir ameliyatın aksine, potansiyel tümörün yayılmasını önlemek için minimal invaziv bir teknik yerine açık bir prosedür tercih edilebilir. Bu aynı zamanda cerrahi görüntülemeye yardımcı olur ve metastatik lenf düğümlerini belirlemek ve çıkarmak için en iyi fırsatı sunar. Raporlar ayrıca ameliyattan önce iyodin-123 meta-iyodobenzilguanadin ( 123 I-MIBG) gibi bir radyonüklid ajanın uygulanmasının ve ardından çıplak gözle gözden kaçabilecek hastalığı tespit etmek için hastayı ameliyat sırasında bir probla taramanın faydasını göstermiştir .
Radyasyon Tedavisi - Feokromositoma ile ilgili olarak, radyasyon teknikleri öncelikle ağrı kontrolü, özellikle kemik metastazları , hastalığın lokal kontrolü ve omurilik kompresyonunu sınırlamak için kullanılır . Mayo Clinic'ten multidisipliner bir ekip, 1973-2015 yılları arasında harici ışın radyasyon tedavisi alan tüm hastalarını geriye dönük olarak gözden geçirdi ve hastaların %94'ünün semptomatik iyileşmeyi kabul ettiğini ve hastaların %80'inden fazlasının 5 yıl sonra tekrarlayan hastalık kanıtı göstermediğini bildirdi. terapi. Aynı kurumdan başka bir rapor, metastatik feokromositoma için radyofrekans ablasyon , kriyoablasyon veya perkütan etanol enjeksiyonu uygulanan yaklaşık yirmi yıllık hastalara baktı ve hedeflenen lezyonların %85'inden fazlasında lokal kontrolün sağlandığını ve prosedürlerin %92'sinin ilişkili olduğunu bildirdi. azalmış ağrı ve/veya katekolamin fazlalığı semptomları .
Kemoterapi - Metastatik feokromositoma için en yaygın kemoterapi rejimi , topluca CVD olarak bilinen siklofosfamid , vinkristin ve dakarbazindir . Tedaviye yanıt, hasta tarafından bildirilen semptomatik rahatlamanın yanı sıra toplam tümör hacminde bir azalma ile ölçülür. Bir sistematik gözden ve meta-analiz hastaya CVD terapi hastaların% 40 daha düşük katekolamin yükünü yaşarken hastaların% 37, tümör hacminde önemli bir düşüş olduğunu göstermiştir tabakalandırılmamış feokromositoma hastaların. Tümörleri küçülen hastalarla yanıt vermeyen hastalar arasında (görüntüleme yoluyla tümör yükünde azalma yok ) genel sağkalım açısından bir fark bulunmazken, yanıt vermeyenlerde bile hastalar kendilerini daha iyi hissettiklerini, kan basıncının daha düşük olduğunu ve hatta bazı hastaların bunu başarabildiğini bildirdi. CVD ile hastalık stabilizasyonunu takiben ameliyat olmak. Hastalar çeşitli kategorilere göre incelendiğinde, araştırmalar kadınların erkek meslektaşlarına kıyasla CVD kemoterapisi ile daha uzun sağkalıma sahip olma ihtimalinin daha düşük olduğunu ileri sürdü. Genetik durumun, CVD'ye yanıtı büyük ölçüde etkilediği gösterilmiştir. Araştırmacı bir ekip , Ulusal Sağlık Enstitüleri o hasta beraber bildirilen süksinat dehidrojenaz alt birimi B (SDHB) mutasyonlar sadece daha muhtemel CVD başlangıçta yanıt verdiklerini, ancak aynı zamanda 30 yılı aylar deneyimli olduğunu vardır progresyonsuz sağkalım tümör dönene kadar (zaman ) devam eden yönetim ile.
Bununla birlikte, CVD, feokromositoma hastasında kanıtlanmış tek kemoterapötik rejim değildir. Bir 2018 raporu, CVD kemoterapisinde başarısız olan (hastalık ilaca rağmen ilerlemiş) ancak daha sonra temozolomid (TMZ) ile tedavi edilen ve 13 ve 27 aylık progresyonsuz sağkalımları olan iki SDHB hastasının dikkate değer yanıtını göstermiştir. CVD'de ilerlemiş olanlarda alternatif tedavi rejimi. O zamandan beri birçok çalışma, özellikle SDHB alt popülasyonunda TMZ ile başarılı yanıtlar bildirmiştir .
Radyonüklid Tedavi
- İyot-131 meta-iyodobenzilguanadin (MIBG)
- Yukarıdaki fonksiyonel görüntüleme bölümünde bahsedildiği gibi, MIBG sadece metastatik hastalığın varlığının belirlenmesinde değil, aynı zamanda mevcut bir tedavi yöntemi olarak da faydalıdır. 2019'da, çok merkezli bir faz 2 denemesi, metastatik veya rezeke edilemeyen (cerrahiye elverişli olmayan) feokromositoma hastalarında MIBG tedavisinin güvenliği ve etkinliğini inceledi ve sonuçlar umut vericiydi. Medyan genel sağkalım 36.7 aydı ve hastaların %92'sinde çalışmanın ilk yılında en azından kısmi pozitif yanıt (tümör küçülmesi) veya ilerleme olmaksızın stabil hastalık vardı. Ayrıca, hastaların dörtte birinden fazlası antihipertansif ilaçlarını azaltabilmiş ve semptomatik iyileşme bildirmiştir. Hamileler (radyasyona maruz kalmak fetüs için zararlıdır ), aktif olarak emziren kadınlar , böbrek yetmezliği olan hastalar ve 3'ten uzun yaşaması beklenmeyenler de dahil olmak üzere MIBG tedavisi için uygun olmayan birkaç hasta vardır. aylar. MIBG tedavisi tiroidi tahrip edebileceğinden , tedaviden önce koruyucu ilaçlara ( potasyum iyodür ) başlanır ve tedavi sona erdikten sonra en az 3 hafta devam edilmelidir. İlişkili yan etkiler ( kas zayıflığı , mide bulantısı , kusma ve hematolojik (kan) toksisiteleri) yaygındır, ancak genellikle minimaldir ve yavaş, sabit dozlama ile hafifletilebilir.
-
Peptit Reseptör Radyonüklid Tedavisi (PRRT)
- Tedavi seçeneklerinin en yenisi olan PRRT , fonksiyonel görüntüleme bölümünde yukarıda bahsedilen 68-Ga DOTA analoglarını kullanır . İle muamele 177 Lu-DOTATATE farklılaşmamış nöroendokrin tümörleri ve daha sonra çalışmalarda hastalarda ilk gösterdiği başarı metastatik feokromositom hasta başladı. 2019'da Vyakaranam ve arkadaşları, PRRT uygulanan 22 hastaları için 2 hastada kısmi yanıt ve kalan 20 hastada stabil hastalık (ilerleme yok) ile olumlu sonuçlar yayınladı. Genel toksisite düşüktü ve yüksek dereceli hematolojik (kan) veya böbrek hasarı rapor edilmedi. Aynı yılın sonunda, sistemik bir gözden geçirme, metastatik feokromositoma hastalarına PRRT uygulanan tüm yayınlanmış makalelere (12) baktı ve 102 hastadan sadece 5'inin gönüllü olarak tedaviyi bırakmayı seçmesiyle tedaviye bağlı advers olayların minimal olduğunu buldu . Daha yeni raporlar, 90 Y- DOTATATE'i geleneksel olarak incelenen 177 Lu analogu ile birleştirmenin faydasını ve bu kombinasyonların sahaya getireceği çeşitli olasılıkları ve yeni tedavi seçeneklerini detaylandırmıştır . Bildirilen genel yan etkiler umut verici olsa da, önemlidir Bildirilen genel yan etkiler umut verici olsa da, Ulusal Sağlık Enstitüleri ile Radboud Üniversitesi Tıp Merkezi arasındaki ortak bir çabanın iki talihsiz vaka bildirdiğini belirtmek önemlidir . PRRT'ye dikkat çekici, neredeyse tam bir yanıtın ardından hızlı hastalık ilerlemesi. Nükslerinin etiyolojisi bilinmemekle birlikte, ekip yükselmiş bir tümör belirtecinin ( Ki-67 ) PRRT'ye zayıf yanıtın bir göstergesi olabileceğini öne sürdü ve hasta tedavisini bireyselleştirmeye yardımcı olmak için PRRT öncesi değerlendirmelerin Ki-67 değerlerini içermesi çağrısında bulundu. planlar.
prognoz
Göre Ulusal Kanser Enstitüsü , prognoz bir hastalığın olası sonucu YA, kurtarma veya bir nüks ihtimali olarak tanımlanır. Feokromsitom söz konusu olduğunda bu son derece zor bir sorudur ve cevap hastanın genetik durumuna, metastatik hastalığın varlığına ve birincil tümörlerinin konumuna bağlıdır. 2000 yılında yayınlanan prognozla ilgili bir makale, hasta popülasyonunda 5 yıllık sağkalım oranını %91 olarak bildirmiştir; ancak, hastalarının %86'sından fazlasının, genellikle düşük malignite potansiyeline sahip sporadik tümörlere (bilinen genetik mutasyon yok) sahip olduğunu belirtmek önemlidir . 2019'da, neredeyse yirmi Avrupa tıp merkezinden oluşan bir konsorsiyum, malign feokromositomanın prognozuna baktı ve veriler, ortalama 6.7 yıllık sağkalıma sahip sporadik, tek tümörlerin raporundan tamamen farklı . Hastada (1) karına kıyasla baş ve boyun hastalığı varsa, (2) 40 yaşından küçükse ve (3) biyokimyası normalin üst referans sınırının beş katından azsa genel sağkalım arttı.
Yakın tarihli literatür, birincil tümörlerinin cerrahi rezeksiyonundan vazgeçmeyi seçen hastalar, ilk başvuruda daha büyük tümörler, ilk tanıda daha büyük yaş ve birincil tümörden daha kısa bir süreye sahip olma dahil olmak üzere, hastalığın hızlandırılmış ilerlemesini ve daha yüksek ölüm oranlarını öngören çeşitli faktörleri detaylandırmıştır. metastazların varlığı. Metastazların gerçek konumu, yumuşak doku ( akciğer , karaciğer ) benzerlerinden daha iyi olan kemik lezyonları (kemik) ile prognozu da gösterebilir .
epidemiyoloji
Kuzey Amerika Nöroendokrin Tümör Derneği'ne göre, feokromositoma prevalansı 1:2500 ile 1:6500 arasındadır, yani her 2500-6500 kişiye (ortalama olarak) bir feokromositoma sahip kişi vardır. Amerika Birleşik Devletleri'nde bu , 500 ila 1600 vakanın yıllık insidansına ( yılda yeni vaka) eşittir . Bununla birlikte, 2000'li yılların başındaki tahminler, feokromositoma tanılarının %50'den fazlasının otopside olduğunu bildirmiştir ; bu nedenle, yukarıdaki tahminler beklenenden daha düşük olabilir. 50 yıllık bir otopsi vaka serisinde, Mayo Clinic 1928–1977 yılları arasında 54 feokromositoma vakasını gözden geçirdi ve hastaların sadece %24'üne ölümlerinden önce doğru teşhis konduğunu keşfetti. Amerika Birleşik Devletleri dışında, birkaç ülke kendi epidemiyolojik çalışmalarını belgeledi ve bunları Kuzey Amerika'da bilinenlerle karşılaştırdı . Kore Ulusal Sağlık Sigortası Hizmeti verilerini kullanan Asya'daki ilk ulusal, epidemiyolojik popülasyon temelli çalışmada, feokromositoma prevalansı 100.000 kişide 2.13, insidans ise 100.000 kişi-yılda 0.18 olarak bildirilmiştir. Bu, 1950-1979 yılları arasında yürütülen bir çalışmada Rochester, Minnesota'da (100.000 kişi-yılda 0.8) bildirilen olaydan daha düşüktür . Bununla birlikte, Hollanda aynı zamanda ülke çapında bir kayıt kullanarak bir çalışma yürütmüş ve 2011-2015 yılları arasında 100.000 kişi-yılı başına 0.57 insidans sonuçları bildirmiştir; bu, 1995-1999 yılları arasında rapor edilen 100.000 kişi-yılı başına 0.37 vakalarına göre önemli bir artıştır. Feokromositoma insidansının Hollanda popülasyonunda neden arttığına dair mevcut hipotezler , modern görüntüleme değerlendirmesinin gelişine ve bu tümörleri ölümden önce tespit etme kabiliyetine işaret etmektedir. Yukarıdaki çalışmaların her biri, değişen insidans ve prevalans değerleri bildirmiş olsa da, tümü, ilk tanıdaki ortalama yaşın, yaşamın üçüncü ila beşinci on yılı arasında olduğunu göstermiştir. Daha genç hastalara feokromositoma teşhisi konduğunda, genetik beklenti (her nesilde hastalığın daha erken başlaması) bazı mutasyonlarla ilişkili olduğundan, kalıtsal hastalık için yüksek şüphe olmalıdır .
Klasik olarak, feokromositoma "10 kuralı", özellikle tıp öğrencilerine öğretilmiştir:
- Hastaların %10'unda malign hastalık var
- Hastaların %10'unda bilateral (hem sol hem de sağ böbrek üstü bezi) hastalığı vardır.
- Hastaların %10'unda adrenal dışı (paraganglioma) hastalığı vardır.
- Hastaların %10'u kalıtsaldır (ailesel hastalık)
Pek çok saygın ders kitabında öne çıkmasına rağmen, bu kılavuz ilkeler o zamandan beri yanlış olarak belirlenmiştir ve mevcut epidemiyolojik tartışmalarda kullanılmamaktadır.
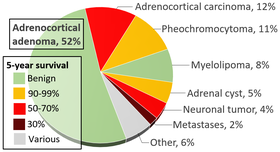
Yukarıda önerildiği gibi, tesadüfi görüntüleme, feokromasitoma hastalarının tanısında önemli bir oyuncu haline gelmiştir ve mevcut tahminlere göre, görüntüleme başka bir nedenle elde edildikten sonra teşhis edilen tüm vakaların %10-49'u arasındadır. Bilgisayarlı tomografi veya manyetik rezonans görüntülemede bir adrenal nodül (potansiyel tümör) keşfedildiğinde , lezyonun feokromositoma olma olasılığı %5 ila %10 arasındadır. Adrenal tümörlerin insidansı, sağ üst köşede sarı renkle belirtilen feokromositoma ile birlikte yukarıdaki infografikte bulunur.
Tarih
1800'de İrlandalı bir doktor (Charles Sugrue) London Medical and Physical Journal'a, karında yoğunlaşan ve rastgele görünen ağrı nöbetlerinden mustarip 8 yaşındaki bir erkek hastanın tuhaf vakasını anlatan bir vaka raporu kaleme aldı. telaşlı floş belirgin sabit bol ve evrensel "bir ile 'her yanak üzerinde işaretli terlemeden .' Ölümünün ardından, bir grup doktor ölüm nedenini belirlemek için bir otopsi yaptı ve kapsül renalis'ten (şimdi böbrek üstü bezi olarak bilinen) gelen bilinmeyen bir "sarı renkli maddeden" oluşan altı inçlik dikdörtgen bir tümör keşfetti. . Bu, bir feokromositomanın bilinen ilk klinik tanımı olacaktı, ancak tümörün hiçbir özelliği tanımlanmadığından, bu tümörün klinik ve morfolojik bir resmini sunan Alman Felix Fraenkel'e tam bir kredi verildi . Çeşitli doktorlar semptomları tanıyıp hastaları tedavi ederken, Çek biyolog Alfred Kohn , daha sonra bu tümörlerin teşhisi için çok önemli hale gelecek olan paraganglia sistemini keşfettiğini bildirdi . Ayrıca, patologların adrenal bezden kaynaklanan tümörleri tanımasını sağlayan " chromaffin " terimini de tanıttı .
1908'de, iki patolog Henri Alezais ve Felix Peyron, adrenal medulla reaksiyonunu taklit eden krom tuzlarına tepki veren ekstra adrenal doku keşfettikten sonra bilim camiasını " paraganglioma " ile tanıştırdı . Sadece dört yıl sonra, Alman patolog Ludwig Pick , adrenal medulla ile ilişkili tümörlerde tutarlı renk değişikliği gözlemledikten sonra "feokromositoma" terimini ortaya attı . Sonraki on yılda birçok cerrah bu tümörleri çıkarmaya çalıştı, ancak hastaları ameliyat sırasında şoktan öldü. 1926'da Charles Mayo ( Mayo Clinic'in kurucusu ), feokromositoma başarıyla eksize eden ilk doktor oldu. Ancak, Mayo muhtemelen ameliyattan önce teşhisten habersizdi. 1929'a kadar, preoperatif olarak tanınan bir feokromositoma değildi. 1900'lerin başlarında, bir feokromositoma için operatif ölüm oranı %30-45 arasında değişiyordu. Retrospektif seriler, bu ürkütücü derecede yüksek ölüm oranlarının, alfa ve beta-adrenoseptör antagonisti ile ameliyat öncesi blokajın olmamasından ve modern anestezi uygulamalarına duyulan ihtiyaçtan kaynaklandığını öne sürdü. Bu noktadan itibaren, hekim-bilim adamları feokromositoma hastalarındaki kalıpları tanımakta ve genetik ilişkileri ve çeşitli sendromları tanımlamaktadır.
Toplum ve kültür
Nadir bir hastalık olmasına rağmen, popüler kültürde ve medyada, özellikle tıbbi televizyon dizilerinde feokromositoma birkaç referans yapılmıştır . Ek olarak, nadir hastalıkları olan hastaları birbirine bağlamak için çalışan ve benzer teşhis ve tedavi stratejileri yaşayan diğer bireylerle tanışmalarına olanak tanıyan güçlü bir çevrimiçi hasta savunuculuğu topluluğu bulunmaktadır.
Zebra kültürü
Tıp camiasında, öğrencilere genellikle "Teksas'ta toynak sesleri duyduğunuzda, zebraları değil atları düşünün" öğretilir. Başka bir deyişle, yaygın teşhisler yaygındır, bu nedenle sağlık uzmanları, doğru olma olasılığı çok daha düşük olan nadir etiyolojilere (zebralar) dalmadan önce en çok neyin beklendiğini (atlar) ekarte etmelidir. Bununla birlikte, zebra sembolü , nadir görülen hastalık topluluğu için giderek daha güçlü hale geldi ve en az yaygın seçeneğin bazen doğru tanı olduğuna dikkat çekmek için çeşitli organizasyonlar, topluluklar ve özel etkinliklerle ( Nadir Hastalıklar Günü ) sonuçlandı .
Nadir Bozuklukları Ulusal Örgütü nadir hastalıkları tedavi etmek farkındalık ve araştırma olanaklarını desteklemek amacıyla bir ABD merkezli savunma ana kuruluşudur. Bu gibi gruplar, hastaları kendi savunucuları olmaya ve sağlıkla ilgili karar verme süreçlerinde ajanları değiştirmeye teşvik eder.
medya
Temmuz 2012'de, gerçek bir feokromositoma hastası olan, PheoPara Troopers'ın eski Başkan Yardımcısı Tannis Brown, Discovery Fit & Health Network programı Diagnosis: Dead or Alive'da yer aldı. Gösteri, birçok doktor, epizodik baş ağrıları ve hipertansiyonunun (yüksek tansiyon) stresle ilişkili olduğunu düşündüğünden, yanlış teşhis edilen hastalıklarla kişisel mücadelesini vurguladı.
Grays Anatomy'nin yedinci ve sekizinci sezonlarında , dizi düzenli Henry'nin bir feokromositoma ile sonuçlanan bir Von Hippel-Lindau (VHL) mutasyonu vardır. Hikaye ark nadir bir hastalıktır topluluktan karışık görüşleri karşılandı. Daha sonra VHL Alliance'ın yönetici Direktörü ana akım medyada bir VHL hastasının tasvirinden memnundu, ancak bir VHL hastasıyla ilgili bildiği dört senaryodan üçünün feokromositoma içerdiğine dikkat çekti; tüm VHL hastaları.
Referanslar
Dış bağlantılar
- " Feokromositoma ve paragangliomalardır Hakkında Genel Bilgiler gelen" Ulusal Kanser Enstitüsü
- Feokromositoma ve Paraganglioma gelen Amerikan Klinik Onkoloji Derneği
- Feokromositoma ; Ulusal Nadir Bozukluklar Örgütü'nden Nadir Hastalık Veritabanı
- Feokromositoma hakkında Bilmek ne var ki gelen Medikal Haberler Bugün
- MedlinePlus'a Genel Bakış feokromositoma
- " Kalıtsal Paraganglioma -Feokromositoma Sendromları " konulu GeneReviews girişi
| sınıflandırma | |
|---|---|
| Dış kaynaklar |