Bipolar II bozukluk - Bipolar II disorder
| Bipolar II bozukluk | |
|---|---|
| Diğer isimler | BP-II, tip iki bipolar, bipolar tip iki |
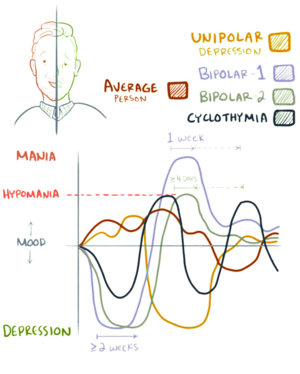 | |
| Bipolar I , Bipolar II ve siklotimi grafiksel gösterimi | |
| uzmanlık | Psikiyatri |
Bipolar II bozukluğu , en az bir hipomani epizodu ve en az bir majör depresyon dönemi ile karakterize edilen bir bipolar spektrum bozukluğudur (ayrıca bakınız: Bipolar I bozukluğu ) . Bipolar II bozukluğunun teşhisi, bireyin hiçbir zaman tam bir manik dönem yaşamamış olmasını gerektirir . Aksi takdirde, bir manik dönem bipolar I bozukluk kriterlerini karşılar .
Hipomani , maniden daha az şiddetli, ancak yine de yaşam kalitesini önemli ölçüde etkileyebilen ve pervasız harcamalar, zarar görmüş ilişkiler ve zayıf muhakeme gibi kalıcı sonuçlara yol açabilen , sürekli bir yüksek veya sinirli ruh hali durumudur . Maniden farklı olarak, hipomani psikoz ile ilişkili değildir . Bipolar II bozukluğu ile ilişkili hipomanik ataklar en az dört gün sürmelidir.
Genellikle, depresif ataklar, hipomanik ataklardan daha sık ve daha yoğundur. Ek olarak, bipolar I bozuklukla karşılaştırıldığında, tip II daha sık depresif dönemler ve daha kısa iyilik dönemleri sunar. Bipolar II bozukluğunun seyri, bipolar I bozukluğun seyrinden daha kroniktir ve daha sık döngüden oluşur. Son olarak, bipolar II, bipolar I veya tek kutuplu depresyondan daha fazla intihar düşüncesi ve davranışı riski ile ilişkilidir . Bipolar II genellikle Tip I'in daha hafif bir formu olarak algılansa da, durum böyle değildir. Tip I ve II eşit derecede ağır yükler sunar.
Bipolar II'yi teşhis etmek çok zor. Hastalar genellikle depresyonda olduklarında veya hipomanik semptomları yüksek düzeyde kaygı veya görevlere odaklanamama gibi istenmeyen etkilerle kendini gösterdiğinde yardım ararlar . Hipomaninin semptomlarının çoğu sıklıkla yüksek işlevli davranışlarla karıştırıldığından veya basitçe kişiliğe atfedildiğinden, hastalar tipik olarak hipomanik semptomlarının farkında değildir. Ek olarak, Bipolar II'den muzdarip birçok insan normal etki dönemlerine sahiptir. Sonuç olarak, hastalar yardım istediklerinde, çoğu zaman doktorlarına doğru bir değerlendirme için gereken tüm bilgileri sağlayamazlar; bu bireylere sıklıkla yanlış tek kutuplu depresyon teşhisi konulur. Bipolar II, Bipolar I'den daha sık görülürken, Bipolar II ve majör depresif bozukluk yaklaşık olarak aynı tanı oranına sahiptir. Başlangıçta majör depresif bozukluk tanısı konan tüm bireylerin %40 ila %50'si daha sonra BP-I veya BP-II tanısı alacaktır. Madde kullanım bozuklukları (BP-II ile yüksek komorbiditeye sahiptir) ve karışık depresyon dönemleri de BP-II'yi doğru bir şekilde tanımlamayı zorlaştırabilir. Zorluklara rağmen, BP-II bireylerinin uygun tedaviyi alabilmeleri için doğru bir şekilde değerlendirilmesi önemlidir. Duygudurum düzenleyicilerin yokluğunda antidepresan kullanımı, kötüleşen BP-II semptomları ile ilişkilidir.
Belirti ve bulgular
hipomanik ataklar
Hipomani , Bipolar II bozukluğunun karakteristik özelliğidir. Öfori ve/veya sinirli bir ruh hali ile karakterize bir durumdur . Bir epizodun hipomanik olarak nitelendirilmesi için, bireyin ayrıca aşağıdaki semptomlardan üç veya daha fazlasını göstermesi ve birbirini takip eden en az dört gün sürmesi ve neredeyse her gün, günün çoğunda orada olması gerekir.
- Şişirilmiş benlik saygısı veya büyüklenme.
- Azalmış uyku ihtiyacı (örneğin, sadece 3 saatlik uykudan sonra dinlenmiş hissetme).
- Normalden daha konuşkan veya konuşmaya devam etme baskısı.
- Fikir uçuşması veya düşüncelerin yarıştığı öznel deneyim.
- Bildirildiği veya gözlemlendiği gibi dikkat dağınıklığı (yani, dikkatin önemsiz veya alakasız dış uyaranlara çok kolay çekilmesi).
- Hedefe yönelik aktivitede (sosyal olarak, işte veya okulda veya cinsel olarak) veya psikomotor ajitasyonda artış .
- Acı verici sonuçlar doğurma potansiyeli yüksek faaliyetlere aşırı katılım (örneğin, sınırsız satın alma çılgınlığı, cinsel kararsızlıklar veya aptalca ticari yatırımlar).
Hipomani ve mani arasında ayrım yapmak önemlidir . Mani genellikle daha şiddetlidir ve işlevi bozar, bazen hastaneye yatışa ve en şiddetli vakalarda psikoza yol açar . Buna karşılık, hipomani genellikle işlevselliği artırır. Bu nedenle, hipomaninin fark edilmemesi nadir değildir. Çoğu zaman, bireyler tedavi gördükleri depresif bir dönem geçirene kadar değildir ve o zaman bile hipomani öyküleri teşhis edilmeyebilir. Hipomani işlevselliği artırabilse de epizodların tedavi edilmesi gerekir çünkü bunlar bir depresif epizodu hızlandırabilir.
depresif dönemler
BP-II hastalarının sıklıkla yardım aradığı depresif ataklar sırasındadır. Semptomlar sendromal veya subsendromal olabilir . Depresif BP-II semptomları, aşağıdaki semptomlardan beş veya daha fazlasını içerebilir (bunlardan en az biri ya depresif duygudurum ya da ilgi/zevk kaybı olmalıdır). Teşhis konması için, önceki hipomanik işlevden bir değişiklik olarak, yalnızca aynı iki haftalık dönemde mevcut olmaları gerekir:
- Günün büyük bir bölümünde, neredeyse her gün, ya öznel bir raporla (örn., üzgün, boş ya da umutsuz hissediyor) ya da başkaları tarafından yapılan gözlemlerle (örn., ağlamaklı görünür) gösterilen depresif duygudurum. (Çocuklarda ve ergenlerde bu sinirli bir ruh hali olabilir.)
- Günün çoğunda, hemen hemen her gün tüm veya hemen hemen tüm etkinliklere ilgi veya zevkte belirgin derecede azalma (subjektif açıklama veya gözlemle belirtildiği gibi).
- Diyet yapmadığında önemli kilo kaybı veya kilo alımı (örneğin, bir ayda vücut ağırlığının %5'inden fazla değişiklik) veya hemen hemen her gün iştahta azalma veya artış. (örneğin, çocuklarda beklenen kilo alımını yapamama.)
- Neredeyse her gün uykusuzluk veya hipersomnia.
- Psikomotor ajitasyon veya gerileme neredeyse her gün (başkaları tarafından gözlemlenebilir; yalnızca sübjektif huzursuzluk veya yavaşlama duyguları değil).
- Neredeyse her gün yorgunluk veya enerji kaybı.
- Neredeyse her gün değersizlik ya da aşırı ya da uygunsuz suçluluk duygusu (yalnızca hasta olmakla ilgili kendini suçlama ya da suçluluk duygusu değil).
- Neredeyse her gün düşünme ya da konsantre olma yeteneğinde azalma, olası sinirlilik ya da kararsızlık (ya sübjektif anlatımla ya da başkaları tarafından gözlemlendiği gibi).
- Tekrarlayan ölüm düşünceleri (sadece ölme korkusu değil), belirli bir plan, intihar girişimi veya intiharı tamamlamak için belirli bir plan olmaksızın tekrarlayan intihar düşünceleri.
Kanıtlar ayrıca BP-II'nin atipik depresyon ile güçlü bir şekilde ilişkili olduğunu göstermektedir . Esasen bu, birçok BP-II hastasının ters vejetatif semptomlar gösterdiği anlamına gelir . BP-II hastaları aşırı uyuma ve aşırı yeme eğilimi gösterebilirken, tipik olarak depresif hastalar normalden daha az uyur ve daha az yer.
karışık depresyon
Depresif karma durumlar, hastalar aynı anda hem depresyon hem de öforik olmayan, genellikle subsendromal hipomani yaşadıklarında ortaya çıkar . Daha önce belirtildiği gibi, bir hasta bu durumdayken BP-II'yi teşhis etmek özellikle zordur.
Karışık bir durumda, ruh hali depresiftir, ancak aşağıdaki hipomani semptomları da mevcuttur:
- sinirlilik
- zihinsel hiperaktivite
- davranışsal hiperaktivite
Karışık durumlar, karışık olmayan depresyondan daha yüksek intihar seviyeleri ile ilişkilidir. Antidepresanlar bu riski artırabilir.
nüks
Nüks durumunda, genellikle aşağıdaki belirtiler ortaya çıkar ve erken uyarı işaretleri olarak kabul edilir:
- Uyku bozukluğu: hasta daha az uykuya ihtiyaç duyar ve yorgun hissetmez
- Yarış düşünceleri ve/veya konuşması
- Endişe
- sinirlilik
- duygusal yoğunluk
- Normalden daha fazla para harcamak
- Yiyecek, uyuşturucu veya alkol dahil olmak üzere aşırı davranış
- Aile üyeleri ve arkadaşlarla tartışmalar
- Birçok projeyi aynı anda üstlenmek
Bipolar bozukluğu olan kişiler, yaşadıkları her ruh haline uyacak şekilde ayrışma geliştirebilir . Bazıları için bu, depresif bir dönemden travma veya acıdan kaçmanın bir yolu olarak veya kişinin algıları ve davranışları için sınırlar belirleyerek hayatını daha iyi organize etmek için kasıtlı olarak yapılır .
Çalışmalar, aşağıdaki olayların da BP-II hastalarında nüksü hızlandırabileceğini göstermektedir:
- Stresli yaşam olayları
- Akrabaların veya akranların eleştirisi
- antidepresan kullanımı
- Bozulmuş sirkadiyen ritim
Komorbid durumlar
BP-II'li bireylerde komorbid durumlar son derece yaygındır. Aslında, bireylerin eşlik eden bir bozukluk gösterme olasılığı, olmamasından iki kat daha fazladır. Bunlar, kaygı , yeme , kişilik (küme B) ve madde kullanım bozukluklarını içerir . Bipolar II bozukluk için, alkol veya diğer madde kullanım bozukluklarının yaşam boyu yaygınlığına ilişkin en muhafazakar tahmin %20'dir. Madde kullanım bozukluğu ve BP-II komorbiditesi olan hastalarda ataklar daha uzun sürer ve tedaviye uyum azalır. Ön çalışmalar, komorbid madde kullanımının intihar riskinin artmasıyla da bağlantılı olduğunu göstermektedir. Hangi koşulun indeks olarak belirlenmesi gerektiği ve hangi komorbid durumun apaçık olmadığı ve araştırma sorusuna, belirli bir bakım epizoduna neden olan hastalığa veya ilgili doktorun uzmanlığına göre değişebilir. İlgili bir kavram, Ulusal Tıp Kütüphanesi (NLM) tarafından sağlanan Tıbbi Konu Başlıkları (MeSH) kontrollü kelime dağarcığında tanımlandığı gibi, bir arada var olan veya ortaya çıkan bir durum olan komplikasyondur.
nedenler
Bilim adamları bipolar bozukluğun olası nedenlerini araştırıyorlar ve çoğu tek bir neden olmadığı konusunda hemfikir. Bipolar II'nin olası nedenlerini incelemek için çok az çalışma yapılmıştır. Yapılanlar Bipolar I ve Bipolar II'yi ayrı ayrı değerlendirmemiş ve sonuçsuz kalmıştır. Araştırmacılar, Bipolar I veya II olan hastaların kan kalsiyum konsantrasyonlarının artmış olabileceğini bulmuşlardır, ancak sonuçlar yetersizdir. Yapılan çalışmalarda Bipolar I veya Bipolar II olanlar arasında anlamlı bir fark bulunmadı. Bipolar II bozukluğunun genetiğine bakan bir çalışma var ve sonuçlar kesin değil; ancak bilim adamları, Bipolar II'li kişilerin akrabalarının Bipolar I bozukluğu geliştirmek yerine aynı bipolar bozukluğu veya majör depresyonu geliştirme olasılığının daha yüksek olduğunu bulmuşlardır. Bipolar bozukluğun nedeni, amigdalayı aşırı uyaran ve bunun sonucunda prefrontal korteksin düzgün çalışmamasına neden olan yanlış ateşleyen nörotransmitterlere atfedilebilir. Bipolar hasta, maniyi tetikleyebilecek ve depresyonun etkilerini şiddetlendirebilecek hiçbir şekilde anlamadan duygusal uyarımla boğulur.
Teşhis
Bipolar II bozukluğu teşhisi konan bir kişi en az bir hipomanik dönem geçirmiş , manik dönem geçirmemiş ve bir veya daha fazla majör depresif dönem yaşamış olacaktır . Bipolar II'nin semptom yoğunluğu açısından bipolar I'den daha az şiddetli olduğu düşünülse de aslında atak sıklığı ve genel gidişat açısından daha şiddetli ve sıkıntı vericidir. Bipolar II'ye sahip olanlar genellikle daha sık depresif dönem nöbetleri yaşarlar. Bipolar II teşhisi için DSM-5 tarafından tanımlanan spesifik kriterler:
- En az bir hipomanik dönem ve en az bir majör depresif dönem için kriterler karşılanmıştır.
- Manik dönem hiç olmadı.
- Hipomanik dönem(ler)in ve majör depresif dönem(ler)in ortaya çıkışı, şizoaffektif bozukluk, şizofreni, sanrılı bozukluk veya diğer tanımlanmış veya belirtilmemiş şizofreni spektrumu ve diğer psikotik bozukluklarla daha iyi açıklanamaz.
- Sosyal, mesleki veya diğer önemli işlevsellik alanlarında önemli strese veya bozulmaya neden olur.
Çalışmalar, klinik özellikleri, komorbidite oranları ve aile öyküleri açısından bipolar I ve bipolar II arasında büyük farklılıklar belirlemiştir. Baek et al. (2011), depresif dönemler sırasında, bipolar II hastaları daha yüksek oranda psikomotor ajitasyon , suçluluk, utanç, intihar düşüncesi ve intihar girişimi gösterme eğilimindedir . Bipolar II hastaları, fobiler , anksiyete bozuklukları , madde ve alkol kullanımı ve yeme bozuklukları gibi DSM eksen I tanılarının yaşam boyu daha yüksek komorbidite oranları göstermiştir ve bipolar II hastaları ile ailede majör depresyon ve psikiyatrik hastalık öyküsü arasında daha yüksek bir korelasyon vardır. madde ile ilgili bozukluklar. Bipolar II hastalarının birinci derece akrabalarında psikiyatrik hastalık görülme oranı %26.5 iken bipolar I hastalarda %15,4 idi.
Duygudurum Bozuklukları Anketi (MDQ) gibi tarama araçları, bir hastanın bipolar spektrumdaki durumunu belirlemede yardımcı araçlardır ve ailelerin dahil edilmesi, doğru teşhis ve hipomanik atakların tanınması şansını da artırabilir. Ek olarak, depresif hastaların, hipersomni ve hiperfaji gibi atipik depresyon semptomları, ailede bipolar bozukluk öyküsü, ilaca bağlı hipomani, tekrarlayan veya psikotik depresyon dahil olmak üzere bipolar bozukluktan muzdarip olma şansını artırdığı gösterilen bazı özellikler vardır. , antidepresan refrakter depresyon ve erken veya doğum sonrası depresyon .
belirteçler
- Kronik
- Kaygılı Sıkıntıyla (DSM-5)
- İle katatonik özellikler
- İle melankolik özellikler
- İle psikotik özellikler
- İle atipik özellikler
- İle doğum sonrası başlangıçlı
- Boyuna kurs belirteçleri (bölümler arası iyileşme olan ve olmayan)
- Mevsimsel kalıpla (yalnızca majör depresif dönemler kalıbı için geçerlidir)
- İle hızlı çevrimi
Tedaviler
Tedavi tipik olarak üç şeyi içerir: akut hipomaninin tedavisi, akut depresyonun tedavisi ve hipomaninin veya depresyonun nüksetmesinin önlenmesi. Temel amaç hastaların kendilerine zarar vermemesini sağlamaktır.
İlaçlar
Bipolar II bozukluğu semptomlarını azaltmak için en yaygın tedavi, genellikle duygudurum düzenleyiciler şeklinde olan ilaç tedavisidir . Bununla birlikte, duygudurum düzenleyicilerle tedavi, hastada doza bağımlı olan düz bir etki yaratabilir. SSRI antidepresanlarının eşzamanlı kullanımı, bazılarının bipolar II bozukluğuna yardımcı olabilir, ancak bu ilaçlar hipomanik bir değişime neden olabileceğine inanıldığından dikkatli kullanılmalıdır.
Bipolar II bozukluğunun farmasötik yönetimi , literatürde yayınlanan sınırlı randomize kontrollü çalışmalarla (RCT'ler) genellikle güçlü kanıtlarla desteklenmemektedir . Kullanılan bazı ilaçlar şunlardır:
- Lityum - Bipolar II'de lityumun hem depresif hem de hipomanik semptomların tedavisinde etkili olduğuna dair güçlü kanıtlar vardır. Ek olarak, duygudurum düzenleyici olarak etkisi, antidepresanlarla tedavi edilen hastalarda hipomanik değişim riskini azaltmak için kullanılabilir.
- Antikonvülsanlar - lamotrijinin hızlı döngülü bipolar II'de nüks riskini azalttığına dair kanıtlar vardır . Bipolar II'de bipolar I'den daha etkili gibi görünmektedir, bu da lamotrijinin manik ataklardan ziyade depresif tedavi için daha etkili olduğunu düşündürmektedir. 100-200 mg arasında değişen dozların en fazla etkinliğe sahip olduğu rapor edilirken, 400 mg'lık deneysel dozlar çok az yanıt vermiştir. İki buçuk yıl boyunca karbamazepin ve lityumu karşılaştıran büyük, çok merkezli bir çalışma , lityumun bipolar I'li bireylerde üstün olmasına rağmen, karbamazepinin gelecekteki bipolar II ataklarını önleme açısından üstün olduğunu bulmuştur. Valproat kullanımına ilişkin bazı kanıtlar da vardır. ve topiramat , ancak gabapentin kullanımına ilişkin sonuçlar hayal kırıklığı yarattı.
- Antidepresanlar - bipolar II'de SSRI ve SNRI antidepresanlarının kullanımını destekleyen kanıtlar vardır . Bazı kaynaklar, bunların birinci basamak tedavilerden biri olduğunu düşünmektedir. Bununla birlikte, antidepresanlar ayrıca maniye geçiş, hızlı döngü ve disfori de dahil olmak üzere önemli riskler taşırlar, bu nedenle birçok psikiyatrist bipolar için kullanımlarına karşı tavsiyede bulunur. Kullanıldığında, antidepresanlar tipik olarak bir duygudurum düzenleyici ile birleştirilir.
- Antipsikotikler - Mani ve depresyonda tekrarlamayı önlemeye yardımcı olduğu gösterilen ketiapin kullanımına dair iyi kanıtlar vardır ve bu endikasyon için FDA tarafından onaylanmıştır. İlgili araştırma plasebo kontrollü olmamasına ve bazı hastalarda başka ilaçların kullanımıyla komplike olmasına rağmen, risperidon kullanımına ilişkin bazı kanıtlar da vardır .
- Dopamin agonistleri - Bir randomize kontrol denemesinden pramipeksolün etkinliğine dair kanıtlar vardır .
İlaç dışı tedaviler
İlaç dışı tedaviler de hastalığı olanlara yardımcı olabilir. Bunlar arasında bilişsel davranışçı terapi (CBT), psikodinamik terapi , psikanaliz , sosyal ritim terapisi , kişilerarası terapi , davranışçı terapi , bilişsel terapi , sanat terapisi , müzik terapisi , psikoeğitim , farkındalık , ışık terapisi ve aile odaklı terapi yer alır . Devam eden ilaç ve tedaviye rağmen yine de nüks olabilir.
prognoz
Bipolar II'nin bipolar I bozukluktan daha kronik bir hastalık seyrine sahip olduğunu gösteren kanıtlar vardır . Hastalığın bu sürekli ve yaygın seyri, intihar riskinde artışa ve bipolar I hastaların deneyimlediğinden daha kısa dönemler ile daha hipomanik ve majör depresif ataklara yol açar . Bipolar II bozukluğunun doğal seyri, tedavi edilmediğinde, hastaların hayatlarının büyük bir kısmını kötü bir şekilde geçirmelerine ve acılarının çoğu depresyondan kaynaklanmalarına yol açar . Tekrarlayan depresyonları kişisel acı ve sakatlık ile sonuçlanır.
Bu yetersizlik, bipolar II hastalarında bipolar I hastalardan daha kötü olduğu öne sürülen psikososyal bozukluk şeklinde kendini gösterebilir. Bu hastalığın daha kötü bir prognozla ilişkili başka bir yönü, 12 aylık bir süre içinde dört veya daha fazla majör Depresif, Hipomanik ve/veya karışık atakların meydana geldiğini gösteren hızlı döngüdür . Hızlı döngü Bipolar II hastalarında oldukça yaygındır, kadınlarda erkeklere göre çok daha fazladır (%70'e karşı %40) ve tedavi olmadan ek sakatlık kaynaklarına ve artan intihar riskine yol açar. Kadınlar, hipomanik ataklar ve depresif ataklar arasında hızlı döngüye daha yatkındır. Bir hastanın prognozunu iyileştirmek için, semptomları kontrol etmek, remisyon sağlamak ve nüksleri önlemek için uzun süreli tedavi en uygun şekilde önerilir. Tedavi ile hastaların intihar riskinin azaldığı (özellikle lityum ile tedavi edildiğinde ) ve ataklarının sıklığı ve şiddetinin azaldığı, bu da onları istikrarlı bir yaşama doğru yönlendirdiği ve hasta geçirdikleri süreyi azalttığı gösterilmiştir. Denge durumlarını korumak için, tedaviye genellikle süresiz olarak devam edilir, çünkü onu bırakan hastaların yaklaşık %50'si hızlı bir şekilde nükseder ve önemli fonksiyonel bozukluklara neden olan tam gelişmiş epizodlar veya alt sendromal semptomlar yaşar.
işleyen
Bipolar II bozukluğu ile ilişkili işlevsellikteki eksiklikler çoğunlukla Bipolar II hastalarının muzdarip olduğu tekrarlayan depresyondan kaynaklanır. Depresif belirtiler, hipomanik belirtilerden çok daha fazla engelleyicidir ve potansiyel olarak mani belirtileri kadar veya onlardan daha fazla engelleyicidir . Fonksiyonel bozulmanın artan depresif semptom yüzdeleri ile doğrudan bağlantılı olduğu gösterilmiştir ve alt sendromal semptomlar Bipolar II bozuklukta daha yaygın ve sık olduğu için, psikososyal engelliliğin ana nedeni olarak ağır bir şekilde suçlanmıştır. Hafif depresif belirtilerin ve hatta alt sendrom belirtilerinin sosyal işlevselliğin düzelmemesinden sorumlu olduğunu gösteren kanıtlar vardır ve bu da Bipolar II tedavisi gören hastalarda artık depresif belirtilerin işlevsel iyileşme için zararlı olduğu fikrini destekler. Bipolar II Bozuklukta sosyal ve kişilerarası ilişkilerle ilgili olarak semptom etkileşiminin, kanser gibi diğer kronik tıbbi hastalıklarda semptom etkileşiminden daha kötü olduğu öne sürülmüştür. Bu sosyal bozulma, duygudurum semptomlarının çözülmesiyle sonuçlanan tedaviden sonra bile yıllarca sürebilir.
Bu kalıcı sosyal bozulma ile ilgili faktörler, artık depresif belirtiler, sınırlı hastalık içgörüsü (Bipolar II Bozukluğu olan hastalarda çok yaygın bir durum) ve bozulmuş yürütme işlevidir. Yürütücü işlevlerle ilgili yetersiz yetenek, Bipolar II hastalarında yaygın bir yan etki olan zayıf psikososyal işlevsellik ile doğrudan bağlantılıdır.
Hastanın psikososyal işlevselliği üzerindeki etki, depresif semptomlardan kaynaklanır (Bipolar II'de Bipolar I'den daha sık görülür). Bu semptomların şiddetindeki bir artış, psikososyal yetersizlikteki önemli bir artışla ilişkili görünmektedir. Psikososyal engellilik, kendisini, sözel bellek ve (daha önce belirtildiği gibi) yürütücü işlevler gibi diğer bilişsel alanları etkileyen, psikososyal işlevsellik üzerinde doğrudan ve kalıcı bir etkiye yol açan zayıf semantik bellekte sunabilir .
Anormal bir semantik hafıza organizasyonu, düşünceleri manipüle edebilir ve sanrıların oluşumuna yol açabilir ve muhtemelen kişilerarası sorunlara yol açabilecek konuşma ve iletişim problemlerini etkileyebilir. Bipolar II hastalarının, mesleki işlevsellik, kişilerarası ilişkiler ve özerklik söz konusu olduğunda yaklaşık olarak aynı sakatlığı gösterseler de, Bipolar I hastalarına göre daha kötü bilişsel işlevsellik sergiledikleri de gösterilmiştir . Bilişsel işlevsellikteki bu bozulma, işyerinde işlev görme yeteneklerine zarar verir ve bu da Bipolar II hasta popülasyonlarında yüksek oranda iş kaybına yol açar. Tedaviden sonra ve remisyondayken, Bipolar II hastaları iyi bir psikososyal işlevsellik bildirme eğilimindedir, ancak yine de bozukluğu olmayan hastalardan daha az puan alırlar. Bu kalıcı etkiler ayrıca, tedavi edilmemiş bir Bipolar II bozukluğuna uzun süre maruz kalmanın, işlevsellik üzerinde kalıcı olumsuz etkilere yol açabileceğini düşündürmektedir.
Kurtarma ve tekrarlama
Bipolar II Bozukluğu, kronik tekrarlayan bir yapıya sahiptir. Bipolar II hastalarının Bipolar I hastalarından daha yüksek derecede nüks olduğu öne sürülmüştür. Genel olarak, bir ataktan sonraki dört yıl içinde, hastaların yaklaşık %60'ı başka bir bölüme nüks edecektir. Bazı hastalar, tam ataklarla veya bir epizodun eşiğinin hemen altına düşen semptomlarla, zamanın yarısında semptomatiktir.
Hastalığın doğası gereği, uzun süreli tedavi en iyi seçenektir ve yalnızca semptomları kontrol etmeyi değil, aynı zamanda sürekli remisyon sağlamayı ve nükslerin oluşmasını önlemeyi amaçlar. Tedaviyle bile hastalar, özellikle sosyal alanda, her zaman tam işlevsellik kazanmazlar. Hem Bipolar I hem de Bipolar II hastaları için semptomatik iyileşme ile tam fonksiyonel iyileşme arasında çok açık bir boşluk vardır. Bu nedenle ve Bipolar II hastaları majör depresif dönem olarak nitelendirilmeyen depresif belirtilerle daha fazla zaman harcadıklarından, iyileşme için en iyi şans, kalıntı depresif belirtilere odaklanan ve psikososyal iyileşmeyi amaçlayan terapötik müdahalelere sahip olmaktır. ve bilişsel işlevler. Tedavide bile belli bir sorumluluk hastanın ellerindedir; teşhislerini kabul ederek, gerekli ilaçları alarak ve gelecekte iyi şeyler yapmak için gerektiğinde yardım arayarak hastalıklarının sorumluluğunu üstlenebilmelidirler.
Tedavi genellikle remisyon sağlandıktan sonra devam eder ve işe yarayan tedaviye devam aşamasında (6-12 ay arasında herhangi bir yerde sürer) devam edilir ve idame 1-2 yıl veya bazı durumlarda süresiz olarak sürebilir. Seçim tedavilerinin biri lityum depresif dönemlerin sıklığını ve şiddetini azaltmada çok faydalı olduğu gösterilmiştir. Lityum, duygudurum nüksetmesini önler ve özellikle hızlı döngü yaşayan Bipolar II hastalarında iyi çalışır. Lityum alan Bipolar II hastalarının hemen hemen hepsinde hasta geçirdikleri süre ve duygudurum ataklarında azalma olur.
İlaç tedavisinin yanı sıra, Bipolar II hastaları için diğer tedavi biçimlerinin de faydalı olduğu gösterilmiştir. "İyilik planı" olarak adlandırılan bir tedavi birkaç amaca hizmet eder: hastaları bilgilendirir, onları gelecekteki olaylardan korur, onlara yaşamlarına değer katmayı öğretir ve depresyonu savuşturmak ve stresi azaltmak için güçlü bir benlik duygusu oluşturmaya çalışır. baştan çıkarıcı hipomanik zirvelere yenik düşme arzusu. Plan yüksek hedeflemelidir. Aksi takdirde, hastalar depresyona geri dönecektir. Bu planın büyük bir kısmı, hastanın uyarı işaretlerinin ve stres tetikleyicilerinin çok farkında olmasını içerir, böylece iyileşmelerinde ve nüksün önlenmesinde aktif rol alırlar.
ölüm
Birkaç çalışma , Bipolar II'den muzdarip hastalarda intihar riskinin Bipolar I'den muzdarip olanlardan ve özellikle de majör depresif bozukluktan muzdarip hastalardan daha yüksek olduğunu göstermiştir .
Çeşitli yaşam boyu çalışma deneylerinin bir özetinin sonuçlarında, Bipolar II hastalarının %24'ünün intihar düşüncesi veya intihar girişimi yaşadığı, buna karşılık Bipolar I hastalarında %17 ve majör depresif hastalarda %12 olduğu bulundu. Bipolar bozukluklar, genel olarak, 15 ila 24 yaşındakiler arasında üçüncü önde gelen ölüm nedenidir. Bipolar II hastalarının ayrıca daha öldürücü araçlar kullandıkları ve genel olarak daha eksiksiz intiharlara sahip oldukları bulundu.
Bipolar II hastalarının intihar riskini artıran çeşitli risk faktörleri vardır. Hastalık çok tekrarlayıcıdır ve ciddi sakatlıklara, kişilerarası ilişki sorunlarına, akademik, finansal ve mesleki hedeflere yönelik engellere ve toplumdaki sosyal itibar kaybına neden olur ve bunların tümü intihar olasılığını artırır. Bipolar II'de çok yaygın olan karışık semptomlar ve hızlı döngü de artan intihar riski ile ilişkilidir. Bipolar II'nin yanlış teşhis ve tedavi edilmeme veya bazı durumlarda etkisiz hale gelme eğilimi, riskin artmasına neden olur.
Bu grup için intihar riskinin yüksek olması nedeniyle, riski azaltmak ve girişimleri önlemek tedavinin ana parçası olmaya devam etmektedir; Kendi kendini izleme, bir terapist tarafından yakın gözetim ve ilaç rejimine sadık kalmanın bir kombinasyonu, riski azaltmaya ve tamamlanmış bir intihar olasılığını önlemeye yardımcı olacaktır.
Hem basmakalıp hem de oldukça bireyselleştirilmiş bir eylem olan intihar, ciddi psikiyatrik hastalığı olan birçok hasta için ortak bir son noktadır. Duygudurum bozuklukları (depresyon ve bipolar manik-depresyon), intiharla ilişkili açık ara en yaygın psikiyatrik durumlardır. Bipolar bozukluğu olan hastaların en az %25 ila %50'si de en az bir kez intihar girişiminde bulunur. İntihara karşı en etkili tedavi olan lityum dışında, ruh hali değiştiren tedavilerin genel olarak majör duygudurum bozuklukları ve özelde bipolar depresyonu olan kişilerde ölüm oranlarını en aza indirmeye yönelik spesifik katkıları hakkında kayda değer derecede az şey bilinmektedir. İntihar genellikle, genellikle teşhis edilebilir ve tedavi edilebilir bir depresyon veya diğer akıl hastalıklarıyla ilişkilendirilen şiddetli psikiyatrik sıkıntının bir tezahürüdür. Klinik bir ortamda, psikiyatrik hastalığı tedavi etmeye yönelik herhangi bir girişimden önce intihar riskinin değerlendirilmesi gerekir.
Tarih
19. yüzyıl psikiyatrisinde, mani geniş bir yoğunluk aralığını kapsıyordu ve hipomani, bazıları tarafından "kısmi delilik" veya monomani kavramlarıyla eş tutuluyordu . Daha spesifik bir kullanım, 1881'de Alman nöro-psikiyatrist Emanuel Ernst Mendel tarafından geliştirildi ve "(Hipokrat tarafından kullanılan kelimeyi göz önünde bulundurarak) daha az şiddetli bir fenomenolojik tablo gösteren bu mani türlerini 'hipomani' olarak adlandırmayı öneriyorum. ". Hipomaninin daha dar operasyonel tanımları 1960'lardan/1970'lerden geliştirilmiştir.
Mani içeren manik-depresyon ile hipomani içeren depresyon arasında yapılacak ilk tanısal ayrım , 1903'te Carl Gustav Jung'dan geldi. Jung , makalesinde, hastalığın psikotik olmayan versiyonunu tanıtıcı bir ifadeyle tanıttı: tuhaflığı kronik hipomanik davranıştan ibaret olan bir dizi vakayı yayınlamak", burada "hiçbir şekilde gerçek mani meselesi değil, psikotik olarak kabul edilemeyecek bir hipomanik durum söz konusudur." Jung, hipomanik varyasyonu, her biri hipomanik davranış, ara sıra depresyon nöbetleri ve her hasta için kişisel ve kişilerarası karışıklığı içeren karışık ruh hali durumlarını içeren beş vaka öyküsü ile örnekledi.
1975'te Jung'un mani ve hipomani arasındaki orijinal ayrımı destek kazandı. Fieve ve Dunner, yalnızca manik durumdaki bireylerin hastaneye yatırılması gerektiğini kabul eden bir makale yayınladılar. Bir durumun veya diğerinin sunumunun iki farklı hastalığı ayırt ettiği öne sürülmüştür; önerme başlangıçta şüpheyle karşılandı. Bununla birlikte, o zamandan beri yapılan çalışmalar, bipolar II'nin "fenomenolojik olarak" farklı bir bozukluk olduğunu doğrulamaktadır.
Tedavi düşünceleriyle birleştirilen ampirik kanıtlar, DSM-IV Duygudurum Bozuklukları Çalışma Grubunun 1994 yayınında bipolar II bozukluğunu kendi varlığı olarak eklemesine yol açtı. (DSM-IV çalışma grubunun muhafazakar yapısını gösteren bu baskıya yalnızca bir başka duygudurum bozukluğu eklendi.) Mayıs 2013'te DSM-5 piyasaya sürüldü. Mevcut Bipolar II kriterlerinde iki revizyon bekleniyor. Beklenen ilk değişiklik, hipomanik bir durumun gerekli süresini dört günden iki güne indirecektir. İkinci değişiklik, yüksek ruh hali tezahürü olmadan hipomaninin teşhis edilmesini sağlayacaktır; yani, artan enerji/aktivite yeterli olacaktır. İkinci revizyonun arkasındaki mantık, Bipolar II'li bazı kişilerin enerjide yalnızca görünür değişiklikler göstermesidir. Yüksek bir ruh hali sunmadan, bu bireylere genellikle majör depresif bozukluk tanısı konur. Sonuç olarak, ruh hali stabilizatörlerinin eşlik etmediği antidepresanlar için reçeteler alırlar, hızlı döngü veya karışık durumlara neden olabilir.
Toplum ve kültür
- Heath Black , Black otobiyografisinde Bipolar II teşhisi konduğunu açıkladı.
- Maria Bamford'a Bipolar II teşhisi kondu.
- Şarkıcı-söz yazarı Geoff Bullock'a Bipolar II teşhisi kondu.
- Mariah Carey'e 2001 yılında Bipolar II teşhisi kondu. 2018'de, halka açık bir şekilde ortaya çıktı ve terapi ve ilaç şeklinde aktif olarak tedavi arayışındaydı.
- Charmaine Dragun , eski Avustralyalı gazeteci/haber okuyucusu. Soruşturma, Bipolar II olduğu sonucuna vardı.
- Joe Gilgun'a Bipolar II teşhisi kondu.
- Shane Hmiel'e Bipolar II teşhisi kondu.
- Jesse Jackson Jr.'a Bipolar II teşhisi kondu.
- Thomas Eagleton , Dr. Frederick K. Goodwin'den Bipolar II teşhisi aldı .
- Carrie Fisher'a Bipolar II teşhisi konmuştu.
- Albert Lasker'in Bipolar II'ye sahip olduğu tahmin ediliyor.
- Demi Lovato'ya Bipolar II teşhisi kondu.
- Boy Interrupted belgeseline konu olan Evan Perry'ye Bipolar II teşhisi kondu.
- Sylvia Plath'ın Bipolar II'ye sahip olduğu tahmin ediliyor.
- Film yapımcısı, müzisyen ve başına buyruk bakan Richard Rossi'ye Bipolar II teşhisi kondu.
- Rumer'e Bipolar II teşhisi kondu.
- Robert Schumann'ın Bipolar II'ye sahip olduğu tahmin ediliyor.
- Catherine Zeta-Jones , kocasının gırtlak kanserinin stresiyle uğraştıktan sonra Bipolar II bozukluğu tedavisi gördü. Yayıncısına göre, Zeta-Jones kısa bir süre kalmak için bir "akıl sağlığı tesisine" başvurmaya karar verdi.
Ayrıca bakınız
- Bipolar bozukluğu olan kişilerin listesi
- Bipolar bozukluğun ana hatları
- Bipolar bozukluk
- Bipolar bozukluklar araştırması
- Bipolar I bozukluğu
- bipolar spektrum
- Siklotimi
- duygusal düzensizlik
- Yaratıcılık ve bipolar bozukluk
- DSM-IV-TR bipolar bozukluk tanı kodlarının ayrıntılı listesi
- Temporal lob epilepsisi
Referanslar
| sınıflandırma |
|---|
